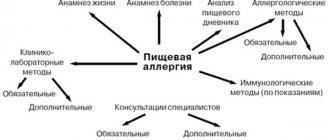
(Еще полезный сайт — специалисты о прививках)
Если по каким-либо причинам ваш ребенок не был привит в соответствии с календарем прививок, то, вероятнее всего, его организм недостаточно защищен от опасных инфекций и может потребоваться продолжение иммунизации.
·пропущена прививка от гепатита В
·нарушены сроки вакцинации БЦЖ
·пропустили прививку АКДС
·пропущены сроки прививки от полиомиелита
·пропустили вакцинацию против кори, краснухи или паротита
Если по каким-либо причинам ваш ребенок не был привит в соответствии с календарем прививок, то, вероятнее всего, его организм недостаточно защищен от опасных инфекций и может потребоваться продолжение иммунизации. Однако каждая из вакцин отличается по антигенному составу, интенсивности реакций, которые она вызывает в организме и продолжительности действия. Поэтому вопрос о том, каковы дальнейшие сроки вакцинации, решается всегда индивидуально, учитывая состояние иммунной системы ребенка, перенесенные им заболевания и разновидность вакцин. В качестве ориентира для построения дальнейшего графика прививок, можно привести следующие общие рекомендации, которые рассматривают нарушение сроков прививок отдельно для каждой категории вакцин.
Гепатит В
·Если пропущена первая вакцинация от гепатита В, то есть она не была выполнена в первые 12 часов после рождения малыша, то можно начать вакцинацию в любой последующий день и далее следовать стандартной схеме — вторую прививку делают через месяц, а третью еще через 5 месяцев.
·Если пропущена прививка от гепатита В, которую выполняют, согласно календарю прививок, через месяц после рождения, то можно выполнить ее спустя максимум 4 месяца после первой. Причем чем меньше интервал, тем более надежный иммунитет будет сформирован. Если со времени выполнения первой прививки прошло больше 4 месяцев, то обычно продолжают введение вакцин так, как если бы до этого не сбился график прививок, но в этом случае велик шанс недостаточной иммунизации. Если врач сомневается в эффективности дальнейшей вакцинации, то может потребоваться определение антител к вирусу гепатита В в крови ребенка, с обязательным количественным исследованием.
·Если пропущена третья прививка от гепатита В, то вы можете не беспокоиться об уменьшении эффективности вакцинации на протяжении 18 месяцев после выполнения первой прививки. Это максимальный промежуток времени, после которого для завершения курса, скорее всего, потребуется анализ на концентрацию антител против гепатита В. В некоторых случаях, когда достаточный иммунитет не сформирован даже после окончания курса вакцинации, может потребоваться дополнительная прививка.
БЦЖ
·Если нарушены сроки вакцинации БЦЖ, то прививку от туберкулеза делают на четвертом месяце жизни. Перед прививкой обязательно выполняют пробу «Манту» и вакцинацию проводят только при получении отрицательного результата. Положительная проба может означать, что ребенок уже столкнулся с возбудителем туберкулеза и, возможно, инфицирован. Это показание к дальнейшему, более подробному обследованию. Сроки проведения прививки обусловлены тем, что первые 3 месяца жизни иммунитет еще не сформирован настолько, чтобы дать адекватную реакцию на введение туберкулина, который используется при проведении пробы «Манту», и реакция может быть ложноотрицательной. Если вы еще не делали прививку, но известно, что ребенок контактировал с больным туберкулезом или носителем палочки Коха, то назначают низкие дозы противотуберкулезных препаратов и после завершения курса превентивного лечения исследуют реакцию «Манту». При положительной пробе продолжают лечение, а при отрицательной выполняют вакцинацию с последующей изоляцией ребенка в течение недели. Для нормального формирования послепрививочного иммунитета между прививкой БЦЖ и другими прививками должно пройти не менее месяца.
АКДС
·Если вы пропустили прививку АКДС, которую согласно календарю прививок выполняют в 3 месяца, то начать курс вакцинации можно в любой момент в возрасте до 4 лет. После 4-летнего возраста не разрешено введение вакцин отечественного производства с коклюшным компонентом, но можно применять французский аналог Тетракок (с компонентом против полиомиелита в составе). С 4 до 6 лет прививку делают вакциной АДС, а после достижения 6-летнего возраста используют АДС-М. Это вакцины без коклюшных компонентов, последняя содержит пониженные дозировки. Если ребенок переболел коклюшем, а вы еще не сделали ни одной прививки АКДС, то далее проводится вакцинация АДС-анатоксином (две вакцинации с месячным перерывом и одна ревакцинация через год).
·Нарушение сроков вакцинации второй прививки АКДС не влечет за собой повтор всего цикла — введение вакцин продолжают так, как если бы график не сбивался, выдерживая интервал между прививками от 30 суток. Если к этому моменту ребенок переболел коклюшем, то прививок АКДС ему больше не делают, вместо этого применяют АДС, а спустя 9-12 месяцев АДС повторяют
·Если пропущена третья прививка АКДС, то ее выполняют, невзирая на пропуск. Если ребенок уже дважды привитый АКДС переболел коклюшем, ему не продолжают курс вакцинации и считают его завершенным. Ревакцинацию проводят АДС, спустя 9-12 месяцев. Как уже указывалось, с 4-летнего возраста вводят вакцины без коклюшного компонента. Для того чтобы успеть полностью привить ребенка от коклюша, иногда имеет смысл выполнить первую ревакцинацию АКДС, выдержав лишь минимальный допустимый интервал — 6 мес.
Полиомиелит
·Если пропущены сроки первой прививки против полиомиелита, то детям до 6 лет вакцинирование делают двукратно, с промежутком 30 суток. Детям старше 6 лет вакцину вводят однократно.
·Если пропущена вторая прививка от полиомиелита, то вакцинацию снова не начинают, а продолжают, несмотря на увеличенный интервал. Действующий календарь прививок построен с учетом применения ОПВ (живой вакцины против полиомиелита), но допустима замена ее на ИПВ (инактивированную вакцину, более эффективную).
·Если пропущены третья или четвертая прививки против полиомиелита, то тактика та же, что и при пропуске второй прививки. Важно, чтобы до достижения 2-летнего возраста ребенок был привит 5 раз ОПВ или 4 раза ИПВ. При совместном применении вакцин общее количество прививок не должно быть меньше 4.
Корь, краснуха, паротит
·В том случае, если ваш график прививок сбивался, и вы пропустили первую вакцинацию против кори, краснухи или паротита, лучше всего будет выполнить ее сразу же, как только появится возможность. Согласно календарю прививок, вакцинация против этих инфекций проводится одновременно, в разные участки тела ребенка, отдельными шприцами или путем применения комбинированных вакцин, содержащих компоненты против нескольких инфекций. К раздельному введению вакцин рекомендуется прибегать в том случае, если ребенок уже переболел какой-либо из перечисленных инфекций, против которой больше не требуется создания специфического иммунитета. Даже если сроки прививок были существенно смещены, последующая ревакцинация проводится в том возрасте, который обозначен в национальном календаре прививок.
·Если пропущена ревакцинация от кори, краснухи или паротита, то прививку делают в любое подходящее время, стараясь создать иммунитет до поступления ребенка в школу. Если по каким-либо причинам прививки против краснухи, паротита и кори выполняются в виде однокомпонентных моновакцин, то рекомендуемый интервал между их введением не должен быть менее месяца. В противном случае существует риск инактивации второй вакцины иммунными клетками, выработанными в ответ на введение первой вакцины.
·Если пропущена вакцинация против краснухи, которая выполняется девочкам в подростковом возрасте, то ее делают сразу же, как только позволит состояние здоровья. Прививку можно делать в любом возрасте при исключении беременности.
Как правильно подготовить ребенка к прививкам от дифтерии, гепатита, краснухи, полиомиелита и других заболеваний детей? Познакомьтесь с календарем вакцинации и узнайте, где лучше сделать прививки. Консультирует врач-педиатр Ольга Минькина.
Гепатит В
В календаре вакцинации прививка от гепатита В стоит первой: ее делают ребенку в течение первых суток в роддоме. Гепатит В — это инфекционное заболевание, которое приводит к серьезному поражению печени. Вторая вакцинация проводится в 3 месяца, третья — в 6 месяцев.
Стоит ли вакцинировать малыша прямо в роддоме?
По этому поводу мнения врачей расходятся. Многие считают, что делать прививку в первые часы жизни нецелесообразно, так как у новорожденного еще очень плохой иммунный ответ и вакцинация может оказаться бессмысленной — иммунитет против гепатита В у ребенка не сформируется.
·Первую прививку разумнее перенести на более позднее время, например, можно сделать ее в 3 месяца, тогда вакцинация будет проводиться по схеме: 3-6-9 месяцев.
·По особой схеме прививаются дети, если их матери являются носителями гепатита В или в семье есть люди, страдающие этим заболеванием. Малышам обязательно делают прививку в первые 12 часов после родов, вторую вакцинацию проводят в возрасте 1 месяца, третью — в 6 месяцев, а четвертую — в 12 месяцев.
·Прививка делается внутримышечно в переднюю боковую часть бедра, а после 3 лет — в плечо.
·Вакцинация обычно переносится ребенком достаточно легко. В некоторых случаях возможен небольшой подъем температуры, уплотнение, покраснение, в месте укола. Особой подготовки к прививке не требуется.
·От гепатита В есть моновакцины («Комбиотех», «Эувакс В», «Энджерикс В» и др.) и комбинированные (от нескольких заболеваний).
Желательно, чтобы внутримышечное введение вакцин маленьким детям проводилось в переднюю боковую часть бедра. При введении вакцины в ягодицу чаще бывают осложнения (есть риск попасть в подкожножировую клетчатку, что приводит к припухлости); можно повредить нервный ствол, кроме того, наблюдается меньший иммунный ответ. Детям постарше уколы делают в верхнюю треть плеча.
Видео: реакция после прививки АКДС
После проведения внутримышечной инъекции у человека могут развиться разного рода осложнения. Обычно связано это с нарушением выполнения данной манипуляции. Рассмотри более подробно, почему может болеть место укола и как избавиться от данного неприятного симптома.
Туберкулез
От туберкулеза ребенка вакцинируют в роддоме в первые 3-7 суток. Противопоказания к проведению прививки — низкая масса тела (менее 2000 г), внутриутробная инфекция, гемолитическая болезнь новорожденного, гнойно-септические заболевания, тяжелые поражения центральной нервной системы.
·Если в роддоме у ребенка был отвод от прививки, то ее можно сделать и позже (желательно до 6 месяцев). Обратите внимание, что если вы собираетесь вакцинировать ребенка старше 2 месяцев, то сначала потребуется сделать пробу Манту. Это необходимо, чтобы выяснить, не инфицирован ли ребенок туберкулезной палочкой — тогда прививка будет ему противопоказана.
·Прививки от туберкулеза делают только в условиях медицинского учреждения; врачи, приезжающие на дом, не имеют права вакцинировать детей от этого заболевания.
·Вакцинация от туберкулеза всегда проводится отдельно от других прививок.
·Каждый год ребенку делают пробу Манту, чтобы определить, не инфицирован ли он туберкулезом. Если младенца прививали уже в роддоме, то в первый раз пробу Манту ему делают в 1 год.
·Прививку делают малышам внутрикожно — в область левого плеча, в более старшем возрасте — под лопатку.
·От туберкулеза применяются две вакцины — БЦЖ и БЦЖ-М (облегченный вариант).
·Ревакцинация проводится в 7 лет.
Полиомиелит
Долгое время детей в нашей стране прививали «живой» оральной вакциной (ОПВ) — ее капали в рот. К сожалению, из-за этого бывали случаи (правда, очень редкие) вакциноассоциированного полиомиелита, когда из-за прививки развивалась сама болезнь, приводящая к инвалидности.
·В настоящее время от использования «живой» вакцины стараются отходить, а вместо нее используют инактивированную вакцину (ИПВ) — она содержит «убитые» вирусы и не способна вызвать заболевание. Инактивированная вакцина вводится внутримышечно.
·После использования «живой» оральной вакцины у ребенка иногда возникает расстройство стула в течение 1-2 дней, в некоторых случаях наблюдается повышение температуры. Инактивированная вакцина от полиомиелита таких реакций обычно не дает.
·Прививку от полиомиелита делают в 3 месяца, затем — в 4,5 и 6 месяцев. Ревакцинация проводится в 18 и 20 месяцев.
·Инактивированная вакцина от полиомиелита, которая используется в России, — «Имовакс Полио». Кроме того, применяется комбинированная вакцина «Пентаксим» (защита от полиомиелита, коклюша, дифтерии, столбняка и гемофильной инфекции типа b).
Как подготовить ребенка к прививке
К прививке АКДС необходимо подготовиться. Данный вид вакцинации относится к тем, которые наиболее часто вызывают побочные эффекты. Поэтому, чтобы ослабить возможные негативные явления в последующем, следует предпринять некоторые профилактические мероприятия.
Данная вакцинация проходит в несколько этапов. Поэтому мама должна знать, сколько прививок уже сделано и когда, не забывать о том, в какое время необходимо делать следующую прививку.
За месяц до предполагаемой прививки надо отвести ребенка на прием к педиатру. Врач осмотрит маленького пациента и направит на сдачу необходимых анализов. После получения результатов доктор определит, что делать дальше. Если анализы хорошие, то подготовка к вакцинации продолжится. Если нет, то устраняются причины плохих результатов, а затем вновь проводятся исследования.
После получения хороших результатов в течение месяца ребенку надо укреплять иммунитет всеми доступными средствами. Это — здоровый пищевой рацион, витамины, прогулки на воздухе, ограничение контакта с больными детьми. Если врач не будет против, то можно употреблять профилактические препараты, повышающие иммунитет.
Если у ребенка наблюдается аллергия, то необходима противоаллергическая терапия.
Если родители собираются в дальнюю дорогу, то ребенку не стоит делать прививку. АКДС может дать реакцию в течение долгого времени с момента инъекции. Поэтому ребенок должен находиться в том месте, где ему смогут оказать врачебную помощь.
Если объявлена эпидемия какого-либо заболевания, то прививку делать нельзя.
Родители должны обеспечить такие условия своему малышу, чтобы он не заболел в течение этого месяца подготовки. Но если не удалось избежать какого-то заболевания, то вакцинацию надо отложить. После выздоровления надо сдать анализы и вновь готовиться к прививке.
В возрасте 3 месяцев ребенку впервые делают прививку, которая предназначена для выработки иммунитета против таких болезней как коклюш, дифтерия, столбняк, плюс современные вакцины содержат агент от полиомиелита. Вакцинация в одном случае из трех вызывает заметные побочные эффекты – реакцию организма на введенную в ослабленной форме инфекцию.
Дифтерия, коклюш, столбняк
От этих заболеваний используются преимущественно комбинированные вакцины (то есть те, которые сразу защищают от нескольких заболеваний). Первую прививку делают в 3 месяца, вторую в 4,5 месяцев, а третью — в 6 месяцев; ревакцинация — в 18 месяцев. Вводится вакцина внутримышечно в переднюю боковую часть бедра или ягодицу. Эта прививка не всегда переносится ребенком легко и требует предварительной подготовки. Самый «тяжелый» компонент вакцины — коклюшная составляющая. После вакцинации возможны местные и общие реакции. К местным относятся покраснение, припухлость в месте укола, к общим — недомогание, повышение температуры, в редких случаях — судороги. Реакция после второй и последующих вакцинаций нередко оказывается сильнее, чем после первой.
·В последнее время появились вакцины, которые дают меньше поствакцинальных реакций. Хорошая переносимость объясняется тем, что в их состав входит бесклеточный коклюшный компонент. Эти вакцины — зарубежного производства и предлагаются в платных медицинских центрах.
·Перед тем как делать ребенку прививку от коклюша, дифтерии и столбняка, желательно подготовить его: в течение 1-3 дней перед вакцинацией малышу назначаются антигистаминные препараты в возрастной дозировке. Вопрос о том, давать ли ребенку антигистаминные препараты в день вакцинации и после него, решается педиатром индивидуально в каждом случае.
·После прививки у детей может подниматься температура. Обычно это бывает через 6-8 часов после вакцинации; высокая температура может держаться до 2-х суток.
·Поэтому обязательно нужно иметь дома жаропонижающие средства (желательно — в виде ректальных свечей), чтобы в случае необходимости использовать их.
·Если после первого введения вакцины наблюдался подъем температуры до 38,5 °С и выше, то это является противопоказанием к повторной вакцинации с коклюшной составляющей. Повторные прививки делаются вакцинами без коклюшной составляющей или содержащими бесклеточный коклюшный компонент.
·Вакцины, защищающие от этих заболеваний, — АКДС, АДС (без коклюшной составляющей), «Инфантрикс», «Пентаксим».
Вакцинация и антибиотики
Если в прошлом о необходимости прививок не спорили, то в современном обществе родители задумываются о пользе прививок для малышей. Последствия некоторых видов инъекций пугают родителей опасными побочными эффектами, противостояние которым требует назначения антибиотиков. Актуальным становится вопрос, как повлияет прием антибиотиков после вакцинации на формирование иммунной защиты, которую должна сформировать прививка.
Медики убеждены, если соблюдены все правила поведения до и после вакцинации, она не повредит даже новорожденным. Ведь результатом обязательной вакцинопрофилактики прошлого стало отсутствие сегодня грозных эпидемий, уносящих жизни людей.
Можно ли принимать антибиотики после сделанной прививки
Самой опасной с точки зрения побочных реакций у детей, считается вакцина АКДС. Попадая в организм, лекарство приводит к ослабеванию собственных защитных свойств. Причиной тяжелой реакции детского организма на прививку являются входящие в ее состав анатоксины (дифтерийный, столбнячный), а также фрагменты убитых коклюшных микробов.
Среди побочных эффектов встречается такая серьезная реакция, как появление шишки по месту введения вакцины. Развитие гнойного воспаления сопровождает повышение температуры и болезненность, что является следствием инфицирования во время постановки укола. В этом случае, для защиты от опасных симптомов осложнения врач назначает курс антибиотиков после прививки АКДС.
Вакцинация против гриппа
Специалисты ВОЗ настоятельно рекомендуют делать прививки от гриппа ежегодно перед началом эпидемического сезона. Вакцинация спасает не только привитых людей от смертельно опасных осложнений после гриппа, но и предотвращает массовое распространение вируса. Однако иммунизация не станет эффективной без соблюдения профилактических мер, среди которых ношение марлевой повязки во время формирования иммунитета после укола.
Часто после посещения мест массового присутствия людей, у получившего прививку человека появляются симптомы заболевания, которые можно спутать с гриппом. Однако причиной развития недуга становится не вакцина, а другое заболевание, требующее лечения антибиотиками после прививки.
Мнение врачей однозначно – принимать решение о назначении антибактериальных препаратов должен врач. Терапия не влияет на формирование иммунного ответа, не требует повторной вакцинации.
Почему развиваются осложнения после прививок
Развитие побочных реакций, требующих назначения антибиотиков, связано вовсе не с плохим качеством вакцинирующего препарата. Неприятная ситуация является следствием несоблюдения правил иммунизации. Любую прививку положено делать только здоровому человеку при исключении контактов с заболевшими людьми.
Для Вас: Опухоль в месте прививки у ребенка: норма или патология
Симптомы острого заболевания либо обострения хронического процесса могут привести не только к отсутствию результата вакцинопрофилактики. К примеру, после поступления в организм чужеродных агентов с прививкой АКДС временно ослабевший детский иммунитет, что повышает риск развития сопутствующей инфекции. В этом случае для лечения осложнения ребенку могут потребоваться антибиотики.
Корь, краснуха, паротит
·От этих заболеваний ребенка прививают в 12 месяцев и 6 лет. Используются комбинированные вакцины от трех заболеваний, двухкомпонентные и моновакцины. Существуют вакцины как отечественного, так и зарубежного производства.
·Поскольку вакцина от этих заболеваний «живая», после ее введения у ребенка могут появиться некоторые реакции, например, повышение температуры тела, набухание лимфоузлов, появление сыпи, небольшие кашель и насморк — то есть ребенок как будто переболевает этими болезнями в очень легкой форме. Обычно реакции возникают на 1-2-е, 5-8-е и 10-12-е сутки.
·Чтобы малыш легче перенес прививку, за 1-3 дня до вакцинации и несколько дней после нее желательно давать ему антигистаминные препараты. Как долго давать препараты после вакцинации и в какой дозе, рассчитает врач-педиатр. Также не забудьте запастись жаропонижающими лекарствами, чтобы подъем температуры у малыша не застал вас врасплох.
·Комбинированные вакцины от кори, краснухи и паротита — «Приорикс», «Тримовакс» и другие.
Схема введения вакцины АКДС.
Прививка АКДС
АКДС — несколько загадочных букв относящихся к прививке, которую делают малышам в первый год их жизни. Эта прививка для достижения эффекта делается не один, а несколько раз, не считая ревакцинаций в более старшем возрасте. Это очень важно, т.к. сделав только одну АКДС и не сделав последующие две, нужного эффекта Вы не достигнете.
Итак, прививка АКДС по плановому календарю проводится ребенку в возрасте 3, 4,5 и 6 месяцев.Ревакцинация (повтор прививки,с целью поддержания иммунитета на высоком уровне) в 18 мес, проводится АКДС, далее в 7 лет, 14 лет, и взрослые каждые 10 лет от последней ревакцинации при помощи АДС или АДС-М( та же вакцина,но без коклюшного компонента). Препарат вводят внутримышечно (укол в попу) или в переднюю поверхность бедра.
Не пугайтесь несколько различного интервала между этими прививками, которые можно найти в различных источниках и в Интернете в частности. Интервал между первыми тремя прививками АКДС в среднем имеет 1,5 мес, но допускается интервал от 1 мес. до 2 мес. Первая ревакцинация АКДС проводится через 12 мес от третьей АКДС. Это можно назвать прививочным курсом, но если по каким-то причинам он сбился (например, заболел ребенок и следующую АКДС он пропускает), то прививку делают в ближайшие после полного выздоровления сроки, но курс именно продолжают, а не возобновляют, даже если в схеме получился перерыв между прививками более чем 12 мес. В таких случаях проводят вакцинацию по индивидуальному графику. Иногда ребенку по показанием делают прививку без коклюша, т.е. в виде прививки АДС. Существуют также аналогичные западнын вакцины с более мягким коклюшным компонентом,так называемые бесклеточные коклюшные вакцины ( Инфантрикc),их введение рекомендуется детям в анамнезе у которыъх был судорожный синдром.
Стандартная схема применения АКДС-вакцин состоит из 4 прививок: трех с интервалом 1–2 месяца, начиная с возраста 2 или 3 мес., четвертая вводится через 12 месяцев от третьей прививки. Первые три прививки являются первичным курсом, четвертая — первой (и последней, в случае коклюша) ревакцинацией. Минимальные интервалы между первыми тремя прививками составляют 1 месяц, между третьей и четвертой он составляет 6 месяцев. Таким образом, полная, с минимальными интервалами схема выглядит как: 0 — 1(2) — 2 (4) — 12 (6) месяцев.
Возможны варианты, когда между первыми тремя прививками используется интервал 1,5 месяца (6 недель), как в российском календаре прививок с 2002 г.
Расшифруем АКДС. Ассоциированная коклюшно-дифтерийно-столбнячная вакцина.
Это значит, что в одной прививке имеется комплекс для защиты в последующем от таких заболеваний, как коклюш, дифтерия и столбняк.
Подготовка к прививке АКДС
АКДС-вакцины относятся к наиболее реактогенным (т.е., способным провоцировать побочные реакции) препаратам. Это объясняется как высоким содержанием антигенов, так и их свойствами — наиболее реактогенными компонентами АКДС-вакцин являются коклюшный и, в меньшей степени, дифтерийный. По этой причине перед прививкой именно АКДС-вакциной рекомендована лекарственная подготовка ребенка
.
Правильную подготовку к АКДС соблюдают к сожалению не всегда. Очень часто перед вакцинацией ребенка просто показывают педиатру, что не является достаточным. АКДС несколько неприятна, она часто дает местные реакции, у малышей поднимается температура тела. Все это относится к тому, что организм мужественно борется с введенным препаратом и закончится это борьба хорошей стойкостью к указанным заболеваничям. В первую очередь врачи перед АКДС должны рекомендовать родителям показать малыша неврологу, а также заранее перед прививкой назначить анализ крови + мочи. Ребенок на момент вакцинации должен быть здоров, а если ребенок болел, то после выздоровления должно пройти не менее, чем 2 недель.
На момент прививки ребенок должен быть здоров.
Причем здоров, прежде всего, с точки зрения мамы! Понятно и очевидно, что температура тела должна быть нормальная и что не должно быть никаких других жалоб. Но не только это! Поведение, настроение, аппетит, сон — все как всегда. Врач может не знать о том, что ночью малыш непонятно почему капризничал, или о том, что сегодня утром он почему-то не доел любимый кефир. Но мама обязана отреагировать. Понаблюдать, подождать, отложить. В конце концов, никто лучше мамы не сможет почувствовать состояние дитя и произнести фразу «что-то не так». В то же время, если вот уже три недели у ребенка сопли с нормальной температурой и прекрасным аппетитом — так понятно, что никакой нагрузки на иммунитет эти сопли не оказывают и прививке не помешают. Если имеются проявления аллергического дерматита, так прививку можно делать лишь тогда, когда как минимум 3 недели нет новых высыпаний. Но здесь (сыпь, сопли, любые реальные симптомы) последнее слово уже за доктором. Вы сомневаетесь — это реальный повод сделать накануне прививки клинический (общий) анализ крови. Если вы будете делать этот анализ по своей инициативе (т. е. за свои средства), заплатите немножко больше, но попросите, чтоб определили уровень тромбоцитов и время свертывания — дополнительная подстраховка. Очень-очень важно!
Чем меньше нагрузка на кишечник, тем легче переносится прививка.
Поэтому три дня — за день до прививки, в день прививки и на следующий день — постарайтесь по возможности ограничивать объем и концентрацию съедаемой пищи. Не предлагайте еду, пока не попросит. В любом супе, в любой каше ложка может плавать, а может стоять. Сделайте, чтоб плавала и очень быстро тонула. При использовании молочных смесей или готовых растворимых каш для детского питания надо сознательно уменьшить концентрацию. Написано на упаковке: на 200 мл воды положить 6 ложек порошка. Положите 5! А если у дитя лишний вес — 4,5!
При естественном вскармливании проблем обычно не бывает — грудное молоко само по себе прекрасная профилактика послепрививочных реакций, но в ситуации, когда дитя кормят по требованию, возможно развитие проблем. Суть: после прививки ребенок вполне может испытывать умеренное недомогание, что проявляется бОльшей капризностью. А поскольку плачет дитя больше, то, разумеется, возле груди оно также находится больше. Соответственно, в день прививки ребенок съедает еды больше, чем в обычные дни, потом у него болит живот, а виновата, как обычно, прививка. Усугубляется ситуация еще и тем, что сторонники кормления по требованию, как правило, не дают детям никакой жидкости, кроме молока, так что уменьшить объем еды не получается никак. Если речь идет о свободном вскармливании то, алгоритм действий таков: — если можно напоить, а можно накормить, так следует напоить; — если можно накормить сейчас, а можно через полчаса, так очень постараться, чтоб через полчаса; — если можно подержать у груди 10 минут, а можно 30 — так лучше 10… Следующее положение техники безопасности. Нельзя делать прививку, если в течение суток перед прививкой у ребенка не было стула.
Вам сегодня в поликлинику, а вы со вчерашнего дня не какавши? Сделайте очистительную клизму, поставьте глицериновую свечку.
В принципе обращаю внимание: наличие у ребенка запоров (даже при естественном вскармливании) увеличивает риск побочных реакций после прививок. Поэтому, что бы вы ни читали о том, как это совершенно нормально — какать при грудном вскармливании раз в 5 дней, постарайтесь дитю помочь (сироп лактулозы), добейтесь регулярного опорожнения кишечника, там и о прививках можно будет думать…
Если вы даете ребенку витамин Д , прекратите прием за 2—3 дня до планируемой прививки и возобновите не ранее, чем через 5 дней. Витамин Д, как вы знаете, регулирует в организме обмен кальция, а нарушения обмена кальция лежат в основе аллергических реакций. Малейшая передозировка витамина Д увеличивает вероятность аллергии, так что лучше не экспериментировать. С этой же позиции однозначно не помешает 3 дня до и после прививки подавать дитю кальций. Только ни в коем случае не покупайте ничего дорогого, ионизированного, растворимого и т. п. Обычный, копеечный белого цвета кальция глюконат — 1 таблетка в сутки, можно за один раз. Растолочь (помолоть на кофемолке) добавить в молоко, скормить. Доза от возраста не зависит — лишний кальций просто не усваивается (не всасывается).
Все без исключения (цельноклеточные) АКДС-вакцины следует вводить на фоне антипиретиков (жаропонижающих). Это позволяет с одной стороны, предотвратить возможное неконтролируемое повышение температуры, с другой стороны — исключить риск фебрильных (температурных) судорог у маленьких детей, возникающих на фоне высокой температуры, независимо от того, что явилось ее причиной.
Помимо этого, все жаропонижающие препараты обладают противовоспалительными и обезболивающими свойствами. Последнее особенно важно, с одной стороны, для предотвращения боли в месте введения, которая может быть довольно сильной, с другой — для того, чтобы обезопасить ребенка от выраженных отеков в месте введения вакцины.
Из жаропонижающих следует иметь:
— парацетамол (панадол, эффералган, тайленол и т.д.) в свечах; — ибупрофен (нурофен, бурана и т.д.) в сиропе; — нимесулид (найз, нимид, нимегезик, нимесил и т.д.) в растворе или сиропе.
При наличии у ребенка аллергических расстройств (наиболее часто это атопический дерматит, т.е. диатез) рекомендовано также применение противоаллергических препаратов. Не применяйте такие препараты, как супрастин и тавегил (они «высушивают» слизистые оболочки, а если после прививки будет подъем температуры, то сочетание двух этих факторов может увеличить риск осложнений со стороны дыхательных путей). В любом случае прием антигистаминных препаратов следует сочетать с прием препаратов кальция.
Ни жаропонижающие, ни антигистаминные препараты не влияют на выработку иммунитета, т.е., на эффективность вакцинации.
Общие принципы использования перечисленных препаратов при подготовке к вакцинации таковы:
- при покупке препаратов обратите внимание на то, чтобы данная форма выпуска подходила для возраста ребенка, переспросите провизора, подходит ли это лекарство для возраста Вашего ребенка,
- при выборе форм выпуска жаропонижающих следует делать выбор в пользу ректальных свечей, поскольку ароматизаторы в сиропах способны провоцировать аллергические реакции,
- не дожидайтесь подъема температуры после прививки, вводите жаропонижащие заранее, поскольку температура может подняться слишком быстро для того, чтобы ее можно было потом контролировать,
- у детей ни в коем случае нельзя использовать аспирин (ацетилсалициловую кислоту), если максимальная допустимая дозировка жаропонижающего превышена, а эффект не достигнут, то переходите на препарат с другим действующим веществом (например, с парацетамола на ибупрофен),
- если на предыдущую прививку у ребенка не было реакций, это не означает, что подготовкой ребенка к прививке следует пренебрегать — побочные реакции чаще встречаются после повторных введений вакцин,
- в любых сомнительных случаях консультируйтесь с врачом. Не стесняйтесь звонить в «скорую помощь» — они могут не приехать, если ситуация не критическая, но обязательно проконсультируют по телефону. Если прививка была сделана в платном центре вакцинации, не стесняйтесь взять контактную информацию врача, на случай развития побочных реакций — в хороших центрах вакцинации врачи сами оставляют контактную информацию, либо сами перезванивают, чтобы узнать о состоянии ребенка.
Примерная схема* подготовки ребенка к прививке АКДС-вакцинами:
- День −2, −1.
Если у ребенка есть диатез, либо иные аллергические расстройства, дайте антигистаминные в поддерживающей дозировке - День 0.
Сразу после возвращения домой введите свечку с жаропонижающим. Это предотвратит некоторые реакции, развивающиеся в первые часы после прививки (длительный плач, отек в месте укола и др.). Если температура будет повышаться в течение дня, введите еще одну свечку. Обязательной является свечка на ночь. Если ребенок просыпается ночью для кормлений, проверяйте температуру и при ее повышении введите еще одну свечку. Продолжайте прием антигистаминного препарата. - День 1.
Если утром температура повышена, введите первую свечку. Если температура будет повышаться в течение дня, введите еще одну свечку. Возможно, потребуется ввести еще одну свечку на ночь. Продолжайте прием антигистаминного препарата. - День 2.
Жаропонижающее вводится только при наличии температуры. Если ее повышение незначительно, можно отказаться от жаропонижающих. Продолжайте прием антигистаминного препарата. - День 3.
Появление на 3-й день (и позже) повышения температуры тела и реакций в месте прививки нехарактерно для инактивированных вакцин. Если температура все-таки повысилась, следует искать другую причину (режущиеся зубки, ОРЗ и пр.).
* — Настоящая схема приводится в качестве рекомендации и отражает общие подходы, которые, возможно, не учитывают особенности состояния здоровья вашего ребенка. Точные дозировки, схемы приема, перечень и названия конкретных препаратов может и должен рекомендовать только лечащий педиатр, непосредственно осматривавший вашего ребенка.
Любая температура, выше нормальной, после прививки (наверняка — всё, что выше 37,3 °С в подмышечной впадине) — реальный повод использовать жаропонижающие средства. Если температура тела ниже 38 °С — парацетамол в свечах или ибупрофен. Перед ночным сном оптимально именно свечи. При температура выше 38 °С — только внутрь жидкие лекарственные формы, прежде всего ибупрофен. Если не помогают нурофен и парацетамол — тогда нимесулид. Любое повышение температуры после прививки, помимо использования вышеупомянутых лекарств, требует: — поддержания режима прохладного влажного воздуха: идеальная температура — 18 — максимум 20 °С, относительная влажность воздуха — 50—70%; — максимального ограничения любой еды; — обильного питья, идеально использовать вышеупомянутые растворы для пероральной регидратации (часто, дробно, температура раствора = температуре тела). Гуляние (прогулки на свежем воздухе). После прививки при нормальной температуре тела, чем больше, тем лучше.
Противопоказания: истинные и ложные
Помимо общих противопоказаний к вакцинации, таких как острое заболевание, аллергия к компонентам вакцин и тяжелый иммунодефицит (при котором формирование иммунитета невозможно), АКДС-вакцины временно или абсолютно противопоказаны (истинные противопоказания) в случае, если у ребенка имеется прогрессирующая патология нервной системы, либо отмечались судороги не на фоне повышения температуры. В этом случае дети прививаются вакциной без коклюшного компонента (АДС).
Временными и относительными противопоказаниями являются диатез (прививки можно проводить вне обострений), недавно перенесенное ОРЗ (прививки можно проводить сразу после выздоровления). Следует заметить, что в США нетяжелое ОРЗ не является противопоказанием и прививки могут быть проведены, в том числе, на фоне незначительного повышения температуры, кашля, насморка.
Фебрильные (т.е., возникшие на фоне повышения температуры) судороги, отмечавшиеся при ОРЗ или иных заболеваниях (исключая прививки АКДС) не являются противопоказанием, однако в этом случае требуется тщательная подготовка ребенка к вакцинации с целью профилактики температурных реакций.
Перинатальная энцефалопатия в анамнезе сама по себе является ложным противопоказанием, поскольку этим термином обозначают (кстати, он используется только в странах СНГ) неклассифицируемые, самые различные (в т.ч., допустимые) отклонения в развитии нервной системы, регистрируемые в первые месяцы жизни ребенка. Как правило, все эти проявления исчезают к возрасту начала прививок АКДС, гарантией чего может являться заключение невропатолога перед началом прививок. Недоношенность также является ложным противопоказанием.
К ложным противопоказаниям к прививкам АКДС относятся: прием антибиотиков, аллергические расстройства (кроме аллергии на компоненты вакцины), аллергия у родственников, судороги в анамнезе родственников, тяжелые побочные реакции на АКДС у родственников.
Противопоказанием к вакцинации препаратами против дифтерии и столбняка являются только аллергические или неврологические реакции на предыдущие введения таких вакцин.
В день прививки
Не вводите новый прикорм или новые виды пищи. Если ребенок находится на грудном вскармливании — не вводите в свой рацион новые продукты. Не забудьте принять антигистаминные и другие препараты, которые назначил врач. Убедитесь, что дома есть анальгин (особенно в случае АКДС-вакцин) и детские свечи с парацетамолом (эффералган, панадол). Не полагайтесь только на гомеопатические препараты — ими можно пользоваться, но при сильных реакциях на прививки они не помогут. Если ребенок достаточно взрослый — никогда, даже в шутку не пугайте ребенка прививкой.
Если ребенок спросит про укол — будьте честны, скажите, что это может быть немного болезненным, но ведь это всего на несколько секунд.
Собираясь в поликлинику на прививку, очень-очень постарайтесь не переусердствовать с одеждой. Будет крайне нежелательно, если прививку сделают сильно пропотевшему малышу с дефицитом жидкости в организме.
Если в поликлинику все-таки попали потные, подождите, переоденьте, хорошо напоите.
Не кормите минимум час до и после прививки. После прививки тяните с едой, как говорится, до последнего. Поите, развлекайте, отвлекайте. Если удастся не кормить часа три, будет просто замечательно. Итак, в день прививки ребенок должен быть здоровым, прокакавшимся и желательно хотя бы умеренно голодным
Перед самой прививкой
Убедитесь совместно с врачом, что у ребенка на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Поинтересуйтесь у врача от чего и какой именно вакциной сегодня будут прививать ребенка. Не стесняйтесь задать вопросы врачу, если у вас есть какие-то сомнения относительно прививки.
Делаем АКДС
Ребенку сделают укол в попу. Приходим в прививочный кабинет, кладем ребеночка к себе на колени попкой вверх, немного снимаем штанишки, с одной стороны отстегиваем подгузник (внутреннюю сторону подгузника своими руками не трогаем, она была стерильна и сейчас её можно назвать максимально чистой, а это важно после укольчика закрыть местечко такой вот чистой поверхностью). После укола внимательно слушаем медсестру, которая говорит о том, что у вас может подняться температура и появиться пятнышко на месте укола, но если температура будет значительной, а пятнышко будет расти и (или) уплотняться, то нужно будет обратиться к врачу. При температуре даем жаропонижающие и при этом слишком высоких её цифр можно не ждать (при заболеваниях педиатры часто рекомендуют не давать лекарство до температуры 38-38,5). Также необходимо будет срочно вызвать врача, если появятся любые другие симптомы, аллергическая реакция, судороги, общее ухудшение состояния и пр. (даже подозрение родителей что что-то с ребенком не так).
В момент укола
Не волнуйтесь. Ваше волнение и беспокойство передаются ребенку. Будьте спокойны и уверены — и ребенок перенесет прививку гораздо легче.
Не переживайте из-за того, что вы все же волнуетесь, просто переведите ваше волнение в конструктивное русло. Чтобы отвлечь ребенка (и себя) — общайтесь с ним, играйте, пойте песенки, разглядывайте предметы интерьера, играйте взятой из дома игрушкой. Улыбайтесь и будьте ласковы к ребенку. Во время укола ребенок должен быть у вас на руках — так ему и вам будет комфортнее. Дайте ребенку выплакаться после укола. Не заставляйте ребенка «быть храбрым», не говорите, что плакать стыдно. Если ребенок говорит, что ему больно — «выдуйте» боль. Сделайте глубокий вдох и медленно «выдувайте» боль. Повторите это упражнение несколько раз.
После АКДС
Не купаем, не гуляем первые три дня после прививки. Но это следует облюдать, только при наличии у ребёнка температуры или общего ухудшения самочувствия. Ни мама (если ребенок на грудном вскармливании), ни сам малыш не должен есть что-то новое за одну неделю до прививки и одну неделю после прививки. Особенно это касается детей склонных к аллергическим реакциям. Если у ребенка склонность к аллергии следует заранее обсудить с врачом назначение антигистаминных в дни прививки (дополнительно день до и пару дней после неё) в профилактических дозах.
После прививки
В первые 30 минут после прививки Не забудьте и стесняйтесь задать ваши вопросы врачу. Обязательно спросите о том, какие и когда реакции на прививку могут возникнуть и в каких случаях обращаться за медицинской помощью. Не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20-30 минут неподалеку от кабинета. Во-первых, это поможет успокоиться, во вторых — позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. Если ребенок достаточно взрослый, порадуйте его каким-нибудь приятным сюрпризом, наградите его чем-нибудь, похвалите. Скажите ему, что все в порядке.
По возвращении домой после прививки
В случае прививки АКДС-вакциной: если врачом не было предписано иначе, дайте ребенку дозу (свечку или сироп) жаропонижающего. Это позволит избежать неприятных реакций, возникающих в первые часы после прививки. Если у ребенка нет температуры — можно искупаться, как обычно. Наличие реакций в месте укола — не противопоказание к купанию и даже наоборот.
Первая ночь после прививки
Чаще всего, температурные реакции на инактивированные вакцины (АКДС и другие) возникают в первые сутки после прививки. В случае АКДС-вакцин: профилактически, обязательно на ночь дайте ребенку жаропонижающее, даже если температура на данный момент нормальная. Не забывайте о том, что суточная дозировка парацетамола не безгранична. При передозировке возможны тяжелые осложнения. Внимательно прочтите инструкцию к препарату, которым пользуетесь (панадол, эффералган, тайленол).
Ни в коем случае не пользуйтесь аспирином. Его применение у детей младшего возраста чревато тяжелыми осложнениями.
Первые два дня после прививки
(инактивированные вакцины — АКДС, АДС, гепатит В, ХИБ-вакцина, ИПВ) Принимайте те препараты для профилактики аллергических расстройств, которые назначил врач. Продолжайте принимать жаропонижающие согласно инструкции к препаратам, если температура остается повышенной. АКДС-вакцины. Следите за температурой тела ребенка. Старайтесь, чтобы она не поднималась выше 38,5оС (под мышкой). У части детей на фоне повышения температуры возможно появление т.н. фебрильных судорог. Принимайте жаропонижающие, не дожидаясь подъема температуры. С ребенком можно и нужно гулять, можно и нужно купать его. Исключение составляют случаи, когда у ребенка повышена температура вследствие или независимо от прививки. Если была проведена проба Манту — при купании старайтесь, чтобы вода не попадала на место постановки пробы. Не забывайте, что пот это тоже жидкость, поэтому следите за тем, чтобы ручка ребенка не потела. Не вводите новых продуктов в рацион ребенка (и свой, если ребенок находится на грудном вскармливании). Это можно будет сделать на 3-и сутки после прививки и позже. В случае АКДС-, АДС-, гепатитных В и АДС-М-вакцин. При появлении сильных реакций в месте укола (припухлость, уплотнение, покраснение) сделайте согревающий компресс или просто периодически прикладывайте смоченную водой ткань. Если противовоспалительные средства еще не принимаются, начните их давать.
Через 5-12 дней после прививки
В случае прививки живыми вакцинами (капли полиомиелитной вакцины ОПВ, коревая, паротитная, краснушная) побочные реакции обычно возникают на 5-12 сутки после прививки. Если возникла какая-либо реакция, но прививка была сделана не живой вакциной, то вакцинация с 99% вероятностью здесь ни при чем. Наиболее частой причиной температурных и некоторых других реакций у детей младшего возраста являются режущиеся зубки, у детей старшего возраста — простудные инфекции.
Побочные реакции
АКДС-вакцины являются наиболее реактогенными, «тяжелыми» вакцинами детского возраста. В среднем, побочные реакции встречаются у трети привитых, причем не на каждую прививку. Пик частоты реакций отмечается, как правило, на третье и четвертое введения вакцины, что совпадает с пиковыми показателями выработки иммунитета.
В некотором смысле, появление побочных реакций на вакцинацию является закономерным, как «побочный продукт» процесса формирования иммунитета. Дело в том, что при иммунной реакции в кровь попадают особые вещества-посредники, внутренние иммуностимуляторы организма, которые, в том числе, обладают провоцирующими воспалительные процессы свойствами.
С другой стороны, при создании вакцин используются все возможности, чтобы минимизировать хоть и закономерные, но все же неприятные побочные проявления, что достигается минимизацией содержания балластных веществ и особым балансом между количеством и качеством антигенов.
В целом, наличие нетяжелых побочных реакций — это благоприятный признак, косвенно указывающий на правильное формирование иммунной системы ребенка и эффективность формируемого иммунитета. С другой стороны, как результат усилий по минимизации риска побочных реакций, их отсутствие не следует воспринимать как сигнал тревоги или трактовать как дефект в иммунной системе.
Реакции в месте введения вакцины
(в целом, отмечаются у 15–25% привитых, без учета подготовки ребенка к вакцинации):
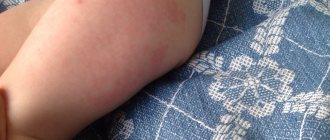
- покраснение (1–2%) и отечность (1–2%), вызванные иммунным воспалением в месте введения препарата и действием адъюванта (см. выше).
- боль в месте укола (вероятность около 15%, проявляется тем, что при движениях ребенок «бережет» ножку и плачет) — также является следствием воспалительной реакции.
Общие реакции
(в среднем отмечаются у 20% привитых, без учета подготовки ребенка к вакцинации):
- повышение температуры тела (до 30%),
- прочие (беспокойство или наоборот, заторможеность, рвота, понос, нарушения аппетита).
Как правило, все побочные реакции на АКДС-вакцины развиваются не позднее 24 часов после прививки и длятся не более 24 часов.
Реакции, возникшие позже и длящиеся дольше, не могут быть вызваны прививкой и в таких случаях следует искать другую причину. Как правило, это прорезывающиеся зубки, ОРЗ, кишечные инфекции.
В части случаев, причиной позднего повышения температуры могут быть тяжелые заболевания, такие как отит и менингит, поэтому не спешите делать заключение о причастности такой реакции к прививке и проконсультируйтесь с вашим врачом в целях исключения тяжелых заболеваний.
Во избежание путаницы между побочными реакциями на прививку и аллергией на пищевые продукты, по крайней мере, в течение суток до прививки и суток после нее, не следует вводить новый прикорм или менять рацион матери в случае кормления грудью.Помимо нормальных, могут отмечаться тяжелые побочные реакции, частота которых подлежит учету и отслеживается контролирующими организациями, с целью исключения попадания в практику некачественных серий вакцин. В случае превышения определенных величин (для исключения случаев индивидуальной реакции отдельных детей), конкретные серии вакцин могут быть изъяты из обращения или отозваны производителем.
Тяжелые побочные реакции:
- Длительный необычный плач, когда спустя несколько часов после вакцинации ребенок начинает громко плакать, причем плач скорее напоминает визг. Причиной этой реакции является боль в месте укола и, предположительно, головная боль. Частота подобной реакции — 1 на 200 прививок.
- Повышение температуры тела (измеренной в подмышечной области) свыше 39 °С.
- Значительный отек в месте введения вакцины, охватывающий область, превышающую 8 см в диаметре.
Избежать подобных реакций можно (и нужно) посредством профилактического назначения жаропонижающих средств (в рамках подготовки к вакцинации), которые обладают, в том числе, обезболивающим и противовоспалительным эффектами.
Осложнения
Как и на введение любой другой вакцины, в редких случаях возможны аллергические реакции на компоненты вакцины в виде сыпи, крапивницы, отека Квинке (специфический отек, охватывающий значительную область в месте введения вакцины), анафилактического шока и др. Эти осложнения связаны не со свойствами вакцины, а с количеством балластных веществ в конкретных препаратах, наличием у ребенка аллергии к ним и, в части случаев, несоблюдением правил вакцинации.
Показателен тот факт, что, согласно статистике поствакцинальных осложнений в США, даже тяжелые аллергические реакции на АКДС-вакцины не привели к тяжелым последствиям ни в одном случае с 1978 года, с учетом того, что за этот период было сделано около 80 млн. прививок.
Связь вакцинации против коклюша и неврологических осложнений (за исключением температурных судорог) в настоящее время подвергнута сомнению и ранее считавшиеся однозначными осложнениями на АКДС-вакцины неврологические синдромы отнесены в категорию «вероятно связанных с вакцинацией». Этому есть несколько причин:
- Неврологических осложнений, которые могли бы быть связаны с АКДС-вакцинами однозначно, в силу высокой специфичности, нет;
- Лабораторных тестов или других способов доказательства связи между неврологическими синдромами и вакцинацией не существует;
- Прививка АКДС «проходит» через весь первый год жизни ребенка, являясь дополнительной причиной для визитов к врачу, что приводит к улучшению диагностики любых проблем нервной системы ребенка;
- АКДС является первым температурным стимулом, т.е., по сути, провокатором, на фоне которого могут обостриться доселе скрытые неврологические симптомы;
- Симптомы эпилепсии, проявляющиеся на первом году жизни, раньше практически всегда относили на счет АКДС-вакцин.
К вероятным специфическим осложнениям на АКДС-вакцины можно отнести неврологические осложнения. Как предполагается, они могут быть вызваны они тем, что токсины (даже инактивированной) коклюшной палочки имеют свойство раздражать, у крайне небольшой части восприимчивых детей, мозговые оболочки. Проявлениями неврологических осложнений на прививку могут быть:
- Судороги без повышения температуры (0,3–90 на 100 тыс. прививок). Ребенок может совершать непроизвольные резкие движения в виде кивков, подергиваний отдельными конечностями.
- Кратковременная энцефалопатия (дословно (греч.) — поражение мозга, 0,1–1,0 на 100 тыс.), проявляющаяся безтемпературными судорогами и кратковременным нарушением сознания.
Перечисленные осложнения являются абсолютным противопоказанием к продолжению прививок против коклюша, независимо от того, доказана ли их связь с прививкой или нет.
К ложным осложнениям, которые иногда приписывают АКДС, следует отнести длительную энцефалопатию, возникающие в течение длительного времени судороги и энцефалит. Синдром внезапной смерти детей после прививки в настоящее время не рассматривается даже в категории вероятных осложнений ввиду того, что среди непривитых детей, как показали исследования, этот синдром регистрируется либо с такой же, что и у привитых, частотой, либо чаще.
https://medicaterra.by/privivka-akds.html
Другие заболевания
Есть ряд прививок, которые не входят в Российский национальный календарь вакцинации, но, тем не менее, их можно сделать, чтобы защитить ребенка от серьезных заболеваний. Кстати, в европейских странах и США эти прививки входят в обязательный план вакцинации.
У нас в стране их придется делать за свой счет.
·Гемофильная инфекция типа b (ХИБ-инфекция) часто вызывает у детей пневмонии, отиты, менингиты и другие заболевания. Наибольшую опасность она представляет для малышей от 6 месяцев до 2 лет. Прививку от гемофильной инфекции можно делать одновременно с прививкой от дифтерии, коклюша и столбняка. Понадобятся три вакцинации с интервалом в 1-1,5 месяца и одна ревакцинация, которая проводится через год после третьей прививки. Если прививку делают ребенку старше 6 месяцев, то ему тогда будет достаточно двух вакцинаций и одной ревакцинации.
·Вакцина от гемофильной инфекции — «Акт-ХИБ». Кроме того, защититься от этого заболевания можно с помощью комбинированной вакцины «Пентаксим».
·После 2 лет ребенку по желанию можно сделать прививки от пневмококковой инфекции, вызывающей пневмонии («Пневмо 23»), от менингита («Менинго»), ветряной оспы («Варилрикс»). В детском возрасте ветряная оспа обычно переносится детьми достаточно легко, а в подростковом может протекать тяжело и давать осложнения.
·Кроме того, можно вакцинировать ребенка от гепатита А. Вакцинация проводится дважды, второй раз — через 6-12 месяцев после первой. Обычно прививка переносится достаточно легко. Возможны припухлость, отечность в месте укола. От гепатита А используются вакцины «Хаврикс», «https://www.baby.ru/pharmacy/40606-avaxim», «Вакта». Существуют и комбинированные вакцины от гепатита А и В.
Болит после укола: основные причины осложнения
Чаще всего болит место прививки по таким причинам:
1. Развитие инфильтрата. Это одно из самых частых осложнений после уколов. Возникает оно по таким причинам:
• выполнение инъекции тупой иголкой;
• использование слишком короткой иглы для укола в мышцу пациента, которая предназначена для манипуляций под кожу;
• неправильное место для укола;
• проведение уколов в одну и ту же часть тела;
• несоблюдение основ стерильности.
2. Абсцесс являет собой острое воспаление мягких тканей, при котором в них начинает собираться гной. Причиной данного состояния могут стать все вышеприведенные врачебные ошибки, особенно нарушение правил асептики, что и привело к попаданию инфекции.
3. Поломка иглы во время введения инъекции может случиться в том случае, когда медики используют уже старые иглы. Также такое может быть при резком движении ягодичных мышц во время укола (когда пациент испугается) или если сам укол был проведен больному при стоячем положении тела.
4. Болеть место прививки также может при введении масляных растворов и лекарств внутримышечно (подкожно). При этом состояние больного еще больше ухудшиться в том случае, когда препарат попадет в сосуд и закупорит его. Таким образом, в том участке мягких тканей нарушиться питание, что приведет к некрозу (отмиранию) тканей.
Основные проявления развития некроза тканей являются:
• отечность в месте укола;
Кроме того, еще более опасным считается тот факт, когда масляное лекарство попадет в вену, ведь в таком случае путем кровообращения оно поступит в легочные сосуды. Это в свою очередь вызовет легочную эмболию, симптомами которой являются:
• ощущение давления в груди.
5. Повреждение сосудов или нервов может случиться при внутривенных инъекциях, место проведения которых было неправильно выбрано. Также это осложнение может развиться вследствие химической реакции, когда лекарство окажется рядом с нервом или закупорит сосуд, который его питает. Последствием этого может быть неврит и сильная боль. Иногда развивается потеря чувствительности ноги.
6. Тромбофлебит являет собой сильное воспаление вены, которое развилось из-за образования в ней тромба. Возникнуть данное состояние может при частых инъекциях в одну и ту же вену, а также при применении тупых игл.
Симптомами тромбофлебита являются:
• острая пульсирующая боль;
• повышение температуры тела;
• нарушение подвижности конечности.
7. Сильный некроз тканей может возникнуть из-за неудачно проведенной пункции вены либо введении под кожу большого количества едкого химического вещества. Случиться это может при непопадании в вену напрямую либо при ее прокалывании насквозь (бывает тогда, когда укол делает неопытная медсестра).
Правила проведения прививок
·Прививку нельзя делать, если ребенок болен. Вакцинацию можно проводить через 2-4 недели после выздоровления малыша.
·Интервал между прививками обязательно должен быть не меньше месяца.
·Вакцинация в жаркую погоду нежелательна.
·Лучше воздержаться от посещения общественных мест с малышом перед вакцинацией и после введения живых вакцин.
·Перед вакцинацией и после нее не рекомендуется вводить ребенку новые блюда прикорма.
·Не стоит прекращать грудное вскармливание в период проведения прививок.
·Члены семьи ребенка на момент проведения прививки должны быть здоровы.
·Вечером в день вакцинации не рекомендуется купать малыша.
·Родители имеют право отказаться от вакцинации ребенка (на основании Федерального закона «Об иммунопрофилактике инфекционных болезней» от 17 сентября 1998 г. № 157-ФЗ), но при этом они должны понимать, что несут ответственность за здоровье своего ребенка.
Реакция организма после второй и последующих вакцинаций нередко бывает более сильной, чем после первой прививки.
Повторная прививка не делается, если после первой у ребенка были отмечены такие реакции:
·пронзительный крик малыша, который продолжался в течение 3 часов и более;
·повышение температура тела ребенка до 38,5 °С и выше;
·возникновение сильной местной реакции на вакцинацию (покраснение, припухлость и отек диаметром более 5 см в месте укола).
Антибиотики до и после прививки
Точка зрения специалиста
В серии видео передач, свое мнение об антибиотиках и вакцинации высказал известный педиатр Евгений Комаровский:
- на показания к вакцинации прием антибиотиков не влияет;
- вакцинирующие препараты не мешают организму формировать иммунитет;
- после курса антибиотиков прививку делать можно, если нет противопоказаний.
Доктор уточняет, что при определенных обстоятельствах антибиотикотерапию нельзя считать препятствием к вакцинированию ребенка. Ведь при некоторых болезнях детям назначают длительную терапию антибактериальными средствами, что не должно стать причиной переноса сроков иммунизации.
Антибиотики до прививки
График детской вакцинации часто нарушается из-за болезни ребенка. Например, если у малыша диагностирован отит, то важно вылечить недуг до постановки прививки. Терапия заболевания включает назначение антибиотиков. Поэтому у родителей возникает вопрос, через сколько дней можно будет отправляться на вакцинацию. Делать прививку разрешено спустя минимум две недели после завершения антибактериального курса. Кроме того, придется сдать анализы, по результатам которых врач дает разрешение на вакцинопрофилактику.
Если болезнь настигла малыша после иммунизации, антибиотикотерапия не помешает выработке антител. Современные вакцины для детей не содержат живых возбудителей, на которые мог бы воздействовать антибактериальный препарат.
Чтобы сделать прививку после легкой простуды либо ангины, даже обычного насморка, придется выждать 2-3 недели. Ослабленному недугом организму нужно дать окрепнуть, контролируя температуру тела. Иначе обстоит дело после тяжелых болезней, таких как краснуха или ветрянка, лечение которых включает прием антибиотиков.
На вопрос, можно ли приступать к вакцинации и когда, ответит лечащий врач. Обычно делать прививку разрешается только после выздоровления, но не раньше, чем через 2 месяца. Организму необходимо время на восстановление дружественной микрофлоры, которую уничтожают антибактериальные препараты.
Антибиотики после прививки
Случаются ситуации, когда взрослый человек после получения вакцины узнает о необходимости лечения воспалительного заболевания с применением антибиотиков. Пациенты интересуются, можно ли пить назначенный препарат после того, как сделана прививка. Врачи утверждают, что медикаментозные средства никак не мешают друг другу:
- процесс действия вакцины завершится появлением в крови собственных иммунокомплексов (антител);
- лечение воспаления антибиотиками будет успешным, если организм нормально отреагировал на введение вакцины.
Не стоит беспокоиться, что после прививки пришлось пить антибиотик. Если он необходим для лечения другого заболевания, можно не опасаться его отрицательного воздействия на формирование иммунитета. Важно, чтобы лечащий врач был проинформирован о факте вакцинации.
Плановая и сезонная вакцинация позволяет защитить организм человека любого возраста от множества опасных заболеваний. Процедура спасает человечество от развития смертельно опасных для популяции пандемий, несмотря на некоторые неприятные последствия отдельных прививок.
Для Вас: Температура у ребенка после прививки: когда следует сбивать и чем
Где делать прививки?
·В районных поликлиниках Вакцинация в районных поликлиниках в соответствии с Национальным календарем прививок проводится бесплатно. Перед проведением прививки ребенка осматривает врач. Сведения о сделанных прививках заносятся в карту ребенка, которая хранится в поликлинике. К минусам этого варианта можно отнести то, что перед прививкой, возможно, вам с ребенком придется долго сидеть в очереди, что у педиатра слишком мало времени, чтобы как следует осмотреть вашего малыша. Кроме того, в районных поликлиниках часто предлагаются не самые лучшие вакцины.
·В медицинских центрах Здесь можно найти более качественные современные вакцины. Стоимость вакцинации будет складываться из стоимости осмотра врача (200-1200 руб.) и стоимости самой вакцины (100-2000 руб.). Если вы захотите обратиться в платный центр, то внимательно отнеситесь к его выбору — желательно, чтобы медцентр имел хорошую репутацию и его врачи длительное время занимались вакцинопрофилактикой. Данные о сделанной прививке должны быть обязательно зафиксированы документально — для этого желательно иметь при себе прививочный сертификат (книжечка, в которую заносятся все сведения о сделанных прививках).
·На дому Прививки на дому могут делать только врачи, которые имеют специализацию по вакцинопрофилактике. Для ребенка это самый щадящий вариант — у малыша не будет дополнительного стресса в виде посещения поликлиники. Однако нужно учитывать, что вакцины должны храниться в строго обозначенных температурных условиях. И эти условия должны соблюдаться даже при их транспортировке, иначе вакцина может испортиться. Поэтому вакцинацию на дому можно проводить, только если вы полностью доверяете врачу, который будет ее делать, или медицинскому центру, в котором он работает. Позаботьтесь о том, чтобы сведения о прививке были обязательно занесены в прививочный сертификат.
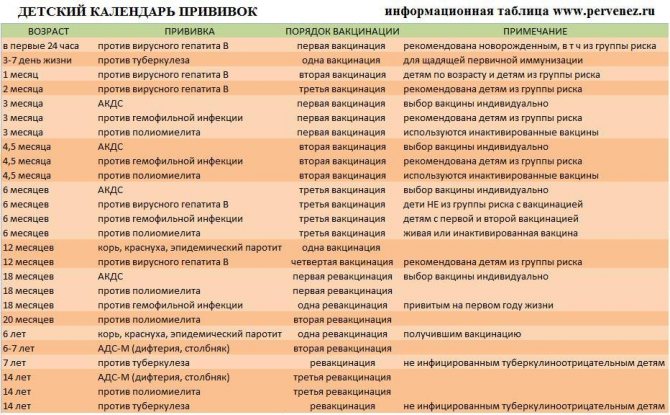
Российский национальный календарь вакцинации
Новорожденные (в первые 24 часа жизни)Первая вакцинация против вирусного гепатита В Новорожденные (3-7 дней) Вакцинация против туберкулеза 3 месяца Вторая вакцинация против вирусного гепатита В, первая вакцинация против коклюша, дифтерии, столбняка, полиомиелита 4,5 месяца Вторая вакцинация против коклюша, дифтерии, столбняка, полиомиелита 6 месяцев Третья вакцинация против коклюша, дифтерии, столбняка, полиомиелита, третья вакцинация против вирусного гепатита В 12 месяцев Корь, краснуха, паротит 18 месяцев Первая ревакцинация — дифтерия, коклюш, столбняк, первая ревакцинация — полиомиелит 20 месяцев Вторая ревакцинация — полиомиелит6 летРевакцинация — корь, краснуха, паротит 7 лет Ревакцинация против туберкулеза, вторая ревакцинация — дифтерия, столбняк 13 лет Вирусный гепатит В (ранее непривитым), краснуха (ранее непривитым девочкам или получившим только одну прививку) 14 лет Третья ревакцинация — дифтерия, столбняк; третья ревакцинация — полиомиелит; ревакцинация — туберкулез (если не делали прививку в 7 лет)
Периодичность вакцинации
При нормальном развитии и отсутствии противопоказаний человеку прививку АКДС делают в раннем детстве 4 раза и довольно часто: в возрасте 3, 4,5, 6 и 18 месяцев. Интервал между инъекциями должен быть минимум 30 дней. В некоторых странах первую инъекцию препарата вводят уже двухмесячным детям. Это связано с наличием в детском организме соответствующих антител, полученных еще от матери. Но иммунитет к упомянутым заболеваниям к 60 дням жизни будет утрачен.
В дальнейшем делается АДС-М без коклюшного компонента, т.к. сформированная иммунная защита будет эффективна до возраста 8,5 лет, а для более старших деток опасность данного заболевания существенно снижается. В 6-7 и позднее — в 14 лет — ревакцинация выполняется уже препаратом АДС-м. Потом прививку делают уже в 24 года и впоследствии каждые 10 лет, чтобы поддерживать численность антител на уровне, необходимом для качественной защиты от заболеваний.
Сколько раз следует ввести данную вакцину ослабленным детям, решает педиатр. При ярко выраженной отрицательной реакции на первую вакцинацию от последующих попыток привить малыша либо отказываются, либо уменьшают дозу препарата, либо используют АДС-м без коклюшного компонента, т.к. зачастую именно он вызывает бурные реакции, крайне опасные для жизни и состояния здоровья.
Итого за всю жизнь сколько раз делают сделать АКДС? В норме препарат ставят ребенку до его 18-летия 4 раза плюс двукратная (в 6-7 и 14 лет) ревакцинация АДС. А потом раз в 10 лет, т.е. в 24 года, затем в 34, 44, 54, 64, 74 года, — делают прививку, поддерживающую иммунитет на должном уровне. Если посчитать сколько всего раз будет введена вакцина, то получится, что только ребенку до его совершеннолетия введут 6 доз. Как часто будут делать прививку взрослым, напрямую зависит от продолжительности жизни и регулярности обращения в медицинское учреждение.