Если у ребенка наблюдается непереносимость молочной пищи, врачи назначают анализ на лактозную недостаточность. Такая патология обычно встречается у детей, лишь 15% взрослых имеют подобное ферментное нарушение. Плохая усвояемость питательных веществ из молока становится серьезной проблемой для ребенка, особенно для грудничка. Ведь взрослый человек может отказаться от употребления продуктов с лактозой. Для младенца материнское молоко и смеси являются основной пищей. И непереносимость продукта всегда негативно сказывается на росте, весе и развитии малыша.
Что такое лактозная недостаточность?
В состав молока и молочных продуктов входит сахаристое вещество группы углеводов. Оно называется лактозой. Другое название этого углевода — молочный сахар. За его переработку в организме отвечает специальный фермент — лактаза. Это вещество расщепляет лактозу на составные части.
Если у человека имеется дефицит фермента лактазы, то такую патологию называют лактозной недостаточностью. В этом случае молочный сахар попадает в кишечник нерасщепленным, что приводит к диарее. Питательные вещества из продуктов с лактозой не усваиваются.
С медицинской точки зрения было бы более корректно говорить не о «лактозной», а о «лактазной» недостаточности. Ведь именно дефицит фермента вызывает нарушения. Однако в бытовой речи укоренился термин «лактозная недостаточность». Под этим понятием подразумевается дефицит лактазы.
Лактазная недостаточность. Виды, причины
Лактазная недостаточность (непереносимость лактозы) – это состояние, которое характеризуется неспособностью организма ребенка или взрослого человека переваривать молочный сахар (лактОзу) из-за недостаточной выработки в кишечнике фермента лактАзы.
Причины развития лактазной недостаточности у детей
Физиологическая (нормальная) лактазная недостаточность
У большинства детей старше 6-7 лет, подростков и взрослых лактазная недостаточность является следствием взросления организма и считается совершенно нормальным, физиологическим феноменом.
Естественное и постепенное уменьшение выработки лактазы в кишечнике ребенка начинается к концу первого года жизни. К 6-ти летнему возрасту уровень лактазы может понизиться настолько, что ребенок больше не сможет нормально переваривать большое количество молока.
Это генетически запрограммированный процесс.
Тем не менее, в некоторых случаях, достаточно высокий уровень выработки лактазы в кишечнике сохраняется даже и у взрослых людей. Ученные объясняют этот факт тем, что в древние времена, за счет развития животноводства люди получили доступ к молоку животных, которое стало частью рациона взрослых людей. Этот факт повлиял на эволюцию способности человека усваивать молоко и сделал некоторых людей способными вырабатывать лактазу даже будучи взрослыми.
Врожденная и приобретенная лактазная недостаточность
Значительно большую проблему, чем физиологическое снижение активности лактазы у взрослых, представляет ранняя лактазная недостаточность у новорожденных и детей первых месяцев жизни, для которых молоко является основным продуктом питания.
Непереносимость лактозы у детей раннего возраста может быть вызвана следующими причинами.
Врожденная (первичная) лактазная недостаточность — характеризуется полной неспособностью кишечника новорожденного ребенка вырабатывать лактазу. По данным специальной литературы, болезни углеводного обмена, связанные с изменением активности ферментов, расщепляющих сахара, в том числе лактозу, встречаются в популяции крайне редко. Частота таких заболеваний изменяется от 1 на 20 000 до 1 на 200 000 детей. Как правило, врожденная лактазная недостаточность развивается вследствие мутации генов, ответственных за выработку лактазы. В связи с этим, у детей младше 2 – 3 лет любые симптомы, которые обычно «приписывают» лактазной недостаточности, с большой долей вероятности могут быть симптомами какой-то другой болезни.
Транзиторная лактазная недостаточность – это временная неспособность вырабатывать лактазу в достаточном количестве/с достаточной степенью активности, характерная для недоношенных или незрелых новорожденных и связанная с неподготовленностью их кишечника к процессу переваривания пищи. Как правило, в течение нескольких месяцев после рождения, кишечник недоношенного ребенка развивает способность вырабатывать лактазу в достаточном количестве, и ребенок начинает хорошо усваивать грудное молоко или молочные смеси.
Приобретенная (вторичная, временная) лактазная недостаточность – встречается достаточно часто и, как правило, является следствием различных заболеваний кишечника (кишечная инфекция, аллергические процессы в кишечнике, целиакия и т.д.), которые нарушают способность тонкого кишечника вырабатывать лактазу и качественно переваривать пищу.
Приобретенная лактазная недостаточность – это временный феномен. После устранения болезней, вызвавших лактазную недостаточность, способность кишечника вырабатывать лактазу восстанавливается и лактазная недостаточность полностью исчезает.
«Перегрузка» лактозой. Это — состояние подобное транзиторной лактазной недостаточности, которое можно скорректировать, изменив организацию грудного вскармливания. Количество лактозы в грудном молоке примерно одинаково на протяжении всего кормления, а вот количество жиров, которое получает ребенок в начале и в конце кормления, разное. Содержание жира постепенно возрастает от начала к концу каждого кормления, разница тем больше, чем больше времени прошло с момента предыдущего кормления, чем больше емкость груди у мамы, чем меньше ребенок высосал в предыдущее кормление. Таким образом, вначале ребенок высасывает более водянистое «переднее молоко», голубоватого цвета, с малым содержанием жиров; затем, по мере сосания груди, начинает вытекать более жирное «заднее молоко» белого или немного желтоватого цвета. Более легкое переднее молоко быстро движется по ЖКТ, и большая часть лактозы может поступить в толстый кишечник, не успев расщепиться ферментом лактазой. Там лактоза служит причиной брожения, газообразования, частого кислого стула. В небольших количествах нерасщепленная лактоза в любом случае поступает в толстый кишечник и это норма для ребенка на ГВ, но вот когда ребенок систематически получает только переднее, быстро проходящее по ЖКТ, молоко (например, из-за ограничения времени кормления, слишком частой смены груди, слишком длительных перерывов в кормлении) и не получает заднее, появляются признаки лактазной недостаточности.
Таким образом, в подавляющем большинстве случаев, лактазная недостаточность у детей первых лет жизни является не самостоятельным заболеванием, а лишь следствием других болезней либо ошибок в организации питания. В связи с этим, диагноз лактазной недостаточности установленный у ребенка до 2-3 лет почти никогда нельзя считать полным объяснением его состояния. Во всех случаях, когда ребенку поставлен диагноз лактазной недостаточности, необходимо установить причину, которая нарушила способность кишечника переваривать молочный сахар, так как только устранение этой причины поможет эффективно решить проблему.
Сегодня в России диагноз «лактазная недостаточность» ставится очень многим грудничкам. Естественно, что, если бы все эти дети действительно страдали от столь тяжелого заболевания, сопровождающегося потерей веса, человек бы просто вымер как вид. Очень часто лактазную недостаточность путают с аллергией на белок коровьего молока (БКМ). Симптомы схожи, а БКМ – очень сильный и распространенный аллерген.
Симптомы и признаки лактазной недостаточности у новорожденных и детей первых лет жизни
Проблема правильной оценки симптомов и признаков лактазной недостаточности у детей раннего возраста имеет огромное значение, так как в большинстве случаев установка диагноза и начало лечения всецело основываются именно на определении вероятных признаков нарушения усвоения молока в кишечнике.
К основным признакам лактазной недостаточности относят:
— Отставание ребенка в развитии (медленное и недостаточное увеличение веса и роста).
— Очень частый водянистый стул у ребенка, возможно с зеленью, пенистый, в совокупности с отставанием в развитии.
— Ложный запор: длительное отсутствие стула, частые безрезультатные позывы на дефекацию – и жидкий стул, либо чередующиеся запоры и диарея.
— Сильное постоянное газообразование, вздутие живота через несколько минут после начала кормления или позже.
ВАЖНО! Не эпизодические моменты беспокойства («утром и ночью кормлю спокойно, а к вечеру начинает плакать, ножки поджимать, корчиться»), а реакция на каждый полноценный прием пищи (молока или смеси), содержащей лактозу.
У детей с лактазной недостаточностью могут возникать и другие патологические процессы. Часто лактазная недостаточность сопровождается анемией или аллергическими высыпаниями на коже. Это связано с тем, что лактазная недостаточность может провоцировать ухудшение всасывания пищи, повышение проницаемости стенки кишечника и т.д.
Симптомы, НЕ являющиеся сами по себе признаками лактазной недостаточности
— Колики и вздутие живота – могут наблюдаться у многих здоровых детей и считаются совершенно нормальным явлением до 6-ти месячного возраста. Следовательно, только из-за наличия колик у ребенка первых месяцев жизни, нельзя говорить о том, что он страдает лактазной недостаточностью.
— Срыгивания (редкие и не очень обильные) – как и колики, считаются совершенно нормальным феноменом (до возраста 8-10 месяцев), не требующим никакого лечения. Беспокойство должны вызывать только очень частые и обильные срыгивания, особенно если они приводят к нарушению питания и развития ребенка.
Срыгивания нельзя считать непосредственным симптомом лактазной недостаточности, так как основной причиной их возникновения является нарушение работы клапана, перекрывающего переход из пищевода в желудок, а при лактазной недостаточности, как уже было сказано выше, наблюдается нарушение переваривания молочного сахара в тонком кишечнике.
— Частый жидкий стул у детей первых месяцев жизни, при условии того, что ребенок выглядит довольным и здоровым, ни в коем случае не может считаться признаком лактазной недостаточности.
У детей первого года жизни, получающих преимущественно жидкую пищу в виде грудного молока или молочной смеси стул ДОЛЖЕН БЫТЬ:
частым (в первый месяц до 10 раз в сутки и более), жидким, с небольшим количеством слизи, с белыми комочками непереваренного молока, зеленоватый цвет стула также следует считать совершенно нормальным.
Такой стул у грудного ребенка не является поносом!
Редкое появление стула (1 раз в несколько дней) рассматривается многими родителями как явный признак запора и заставляет их принимать меры для «стимуляции появления стула». Эти действия в большинстве случаев необоснованны и могут даже навредить ребенку.
Даже если стул у ребенка старше 6 недель на исключительно грудном вскармливании появляется 1 раз в неделю, это не должно считаться запором, если при этом кал остается мягким и ребенок чувствует себя хорошо и нормально развивается. Такая задержка стула не может считаться и признаком лактазной недостаточности.
— Беспокойство ребенка с первых минут кормления — ни в коем случае не может быть признаком лактазной недостаточности. При лактазной недостаточности нарушено переваривание молока в кишечнике. В кишечник молоко попадает по крайне мере спустя 15-30 минут после начала кормления, а желудок и пищевод ребенка (с раздражением которых могут быть связаны плач и беспокойство во время кормления) при лактазной недостаточности работают совершенно нормально.
Методы устранения причин временной лактазной недостаточности или перегрузки лактозой
I. Правильная организация грудного вскармливания.
1) Нельзя сцеживаться после кормления (особенно если это сочетается с ограничением времени пребывания ребенка у груди), т.к. в этом случае заднее молоко мама выливает или замораживает, а ребенку, сосущему грудь, достается молоко с низким содержанием жиров, что может провоцировать развитие признаков ЛН.
2) Предлагать ребенку вторую грудь в одно кормление только после того, как ребенок полностью опустошил первую и сам ее отпустил (обычно на это требуется не менее 15-20 минут для ребенка первых месяцев жизни), иначе ребенок получит много переднего молока и, не успев высосать заднее молоко, опять перейдет на переднее молоко из второй груди.
3) Если молока много, ребенок сосал грудь совсем недолго и мама чувствует, что она еще достаточно наполнена, а ребенок больше не хочет есть, то в следующее кормление лучше предложить эту же грудь. Общее правило в случае избыточного количества молока: меняем грудь не чаще, чем раз в 2-3 часа. Скорее всего, через несколько дней такого режима количество молока уменьшится, при этом ребенок уже не будет показывать никаких признаков ЛН.
Если у малыша высокие прибавки веса, но имеются симптомы, похожие на ЛН, возможно, именно урежение чередования груди (раз в 3 часа и даже реже) с целью уменьшения общего объема молока, приведет к снижению проявления симптомов.
4) Не стараться выдерживать определенные промежутки между кормлениями. Лучше кормить чаще, так как чем больше перерыв – тем сильнее расслоение молока.
5) Также необходимо следить за правильным прикладыванием ребенка к груди (лучше всего об этом расскажет консультант по ГВ на очной консультации), а также следить, чтобы ребенок не просто сосал, но и глотал. В каком случае можно заподозрить неправильное прикладывание? В случае, если у вас трещины, ссадины на сосках, и/или кормление причиняет боль, или вы слышите причмокивания, щелканье и подобные посторонние звуки во время сосания. Также кормление через накладки нередко приводит к неправильному захвату и неэффективному сосанию.
6) Очень желательны ночные кормления: в сонном состоянии ребенок расслаблен, не отвлекается, дольше и более «качественно» сосет грудь, следовательно, лучше ее опорожняет.
7) Нежелательно отнимать ребенка от груди до того, как он насытился, пусть сосет так долго, как хочет (особенно в первые 3-4 месяца).
Если все это не помогает, возможно, речь идет действительно о лактазной недостаточности, а не о подобном ей состоянии, которое можно скорректировать с помощью правильной организации кормлений, или же о других проблемах со схожими симптомами.
Что еще можно сделать?
II. Исключение из рациона аллергенов. Чаще всего речь идет о белке коровьего молока. В случае, если для ребенка БКМ является аллергеном (а это случается довольно часто), в кишечнике может возникнуть аллергическое воспаление, что, в свою очередь, может приводить к недостаточному расщеплению лактозы и к лактазной недостаточности. Выход – исключить из рациона мамы цельное молоко. Возможно, потребуется также исключить и все молочные продукты, включая масло, творог, сыр, кисломолочные продукты, а также говядину и все, что приготовлено с помощью сливочного масла (в т.ч. выпечку). Аллергеном может оказаться и другой белок (не обязательно коровьего молока).
К наиболее часто вызывающим аллергию продуктам относят: коровье молоко, куриные яйца и мясо, сою, пшеницу, морепродукты, орехи. Когда удается выявить и исключить аллергены, деятельность кишечника ребенка налаживается и симптомы ЛН прекращаются. Эффекта от ограничивающей диеты стоит ожидать не ранее, чем через 2-3 недели. При аллергии на белок коровьего молока, эффект от исключения продукта может наступить только через 3 недели.
III. Сцеживание перед кормлением. Если реже менять грудь и исключить аллергены оказывается недостаточно, можно попробовать сцеживать ПЕРЕД кормлением некоторую порцию переднего молока. Это молоко ребенку не дается, и ребенок прикладывается к груди, когда идет уже более жирное молоко. Однако данный способ нужно применять с осторожностью, чтобы не запустить гиперлактацию. Оптимально, применяя этот метод, заручиться поддержкой консультанта по ГВ.
Если все это не помогло, и признаки лактазной недостаточности сохраняются, необходимо обратиться к врачу!
Мельникова Р., консультант по ГВ
Под редакцией Вольфсон С., врача-педиатра
Источники
1. М., У. Сирс. «Грудное вскармливание»
2. Сайт о лактазной недостаточности https://lactase.ru/
3. Научно обоснованное объяснение медицинских проблем и вопросов https://www.sitemedical.ru/content/%D0%9F%D0%BE%D0%B4%D1%80%D0%BE%D0%B1%D0%BD%D0%BE%D0%B5-%D0%BE%D0%B1%D1%8A%D1%8F%D1%81%D0%BD%D0%B5%D0%BD%D0%B8%D0%B5-%D0%BB%D0%B0%D0%BA%D1%82%D0%B0%D0%B7%D0%BD%D0%BE%D0%B9-%D0%BD%D0%B5%D0%B4%D0%BE%D1%81%D1%82%D0%B0%D1%82%D0%BE%D1%87%D0%BD%D0%BE%D1%81%D1%82%D0%B8-%D1%83-%D0%B4%D0%B5%D1%82%D0%B5%D0%B9-%D0%B8-%D0%B2%D0%B7%D1%80%D0%BE%D1%81%D0%BB%D1%8B%D1%85-%D0%BF%D1%80%D0%B8%D1%87%D0%B8%D0%BD%D1%8B-%D0%B2%D0%BE%D0%B7%D0%BD%D0%B8%D0%BA%D0%BD%D0%BE%D0%B2%D0%B5%D0%BD%D0%B8%D1%8F-%D1%81%D0%B8%D0%BC%D0%BF
4. М.Сорокина, консультант по ГВ, член АКЕВ. «Лактазная недостаточность» https://www.akev.ru/content/view/475/31/
5. Н. Гербеда-Уилсон, Лидер Ла Лече Лиги. «Лактазная недостаточность? Не лечите анализы!» https://www.llli.org/Russian/lactoseintolerance.html
6. Л. Казакова, педиатр, консультант по ГВ «Любимые заболевания здорового новорожденного» https://akev.ru/content/view/47/52/
7. Д. Ньюмен «Колики у грудничков» https://breastfeeding.narod.ru/newman/colic.html
8. Техника правильного прикладывания к груди https://breastfeeding.narod.ru/latch.html
Статья опубликована тут: https://mama-profy.ru/laktaznaya-nedostatochnost-vidy-i-prichiny
%MCEPASTEBIN%
Симптомы недостаточности
Анализ на лактозную недостаточность назначают грудному ребенку при следующих симптомах:
- Малыш плохо прибавляет в весе, отстает в развитии.
- Частое срыгивание и колики, повышенное газообразование.
- Беспокоит жидкий стул зеленого цвета с примесью пены.
- Иногда каловые массы становятся тугими и выходят с трудом.
- Возникает стойкий дефицит железа в организме.
- На коже можно заметить воспаление по типу дерматита.
Причины недостаточности лактазы могут быть разными. Очень редко встречается генетическая патология, когда дефект фермента является врожденным. Это наиболее сложный случай. Иногда такое нарушение наблюдается у недоношенных детей. Их ферментативная система не успела в полной мере сформироваться в пренатальный период. Часто лактозная недостаточность является следствием аллергической реакции на молоко или болезней кишечника. У взрослых людей такое нарушение обычно возникает из-за возрастных изменений работы ферментов.

Иногда диарея после кормления молоком возникает при нормальном количестве и активности лактазы. Это говорит о том, что ребенка чрезмерно перекармливают, и у него появляются симптомы, похожие на лактозную недостаточность. Какие анализы нужно сдать, чтобы отличить истинный дефицит лактазы от переедания молочной пищи? Обычно назначают следующие исследования:
- анализ кала на углеводы;
- копрограмма с определением кислотности;
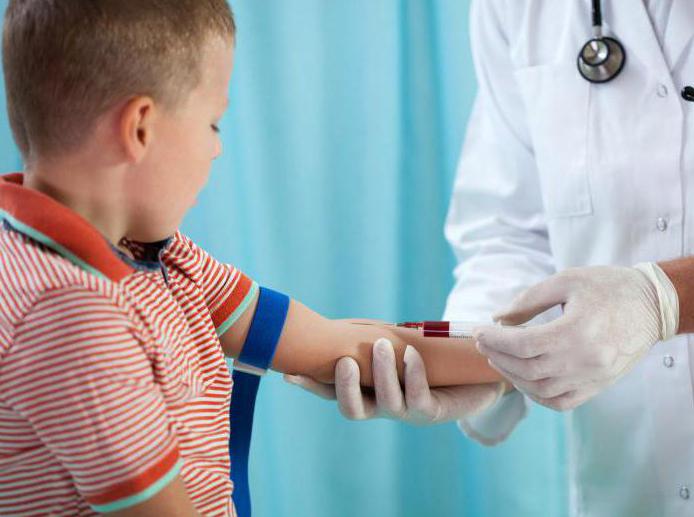
- анализ крови на лактозную кривую;
- тест на генетический маркер;
- водородный тест;
- биопсия кишечника (в очень редких случаях).
Мне подменили ребенка, или наше преодоление лактазной недостаточности
Девочки, спешу поделиться с вами своей радостью! Наконец-таки у нас наступило улучшение! Мне не верится! Какое же это счастье — спокойный ребенок и спящий ребенок! Он стал спать ночью! Он стал спать днем!!! Причем не один раз, а два-три, а то и чаще) Это притом, как я писала ранее, что мы не спали вообще ни днем, ни ночью, а кряхтели, тужились и кричали без остановки. Стоило мне его укачать на руках и тихонько переложить в кровать, он тут же просыпался, и все по новой! Это был дурдом.
Какое счастье иметь возможность не носить ребенка 24 часа на руках! Сходить в душ, когда он спит, не боясь, что он через 5 мин закричит. Приготовить ужин. Убраться! Себя в порядок привести! В общем, у меня эйфория от того, что у меня развязались руки!
Итак, ближе к делу. Дней 20 назад мы сдали анализ кала на углеводы и дисбактериоз. Выявили сильную лактазную недостаточность и дисбактериоз. Посетили доктора Копанева в Институте Габричевского, он прописал лечение (о нем подробно я писала в одном из постов), а меня полностью освободил от какой-либо диеты. При необходимости докорма велел докармливать лактозной смесью. Подробности тут.
Неделю мы лечились по выписанной схеме, основа которой составляла всем известная Лактаза Беби, но ни малейших улучшений не было. Не исключаю возможность того, что положительный эффект отсутствовал из-за того, что я растворяла капсулу в воде, а не молоке. Во-первых, на самой инструкции написано, что можно как молоком, так и водой, во-вторых, Копанев разрешил водой разбавлять (сказал, что без разницы), в-третьих, при нашем графике и образе жизни у меня совершенно не было времени сцеживаться перед каждым кормлением и разбавлять молоком. Либо в этом причина, либо нам просто не помогла Лактаза Беби (такое случается) .
Окончательно отчаявшись, я записалась к другому доктору, к которой хотела попасть изначально, к Антоновой Н.А. Зачастую врачи прописывают противоположное лечение, несмотря на то, что работают в одном учреждении. Мне было интересно мнение другого доктора.
Первое впечатление было положительным. Нас взвесили, вес — 4600 (на 20 декабря, когда нам было 1 месяц и 12 дней). Это очень маленькая прибавка (напомню, что родились мы 4135, выписались 3900). Затем она посмотрела результаты анализов, и вот что прописала.
Малышу:
1. Лактаза Энзим
(6 раз в день, кроме ночи).
Капсулу растворить в 15-20 мл молока
,
оставить постоять 10-15 мин
. Давать перед или во врем кормления. Длительность приема — 1,5-2 месяца.
Вначале она предложила Лактазу Бэби. Я сказала, что она нам не помогает. Она ответила, что надо было размешивать ее обязательно в молоке, но не в воде (нафига тогда в инструкции вводят в заблуждение людей?). Я говорю, а что скажете насчет Лактазара? Я читала, что Лактаза Бэби не всем помогает, и как второй вариант, принимают препарат Лактазар. Она ответила, что Лактаза Бэби и Лактазар — аналоги и разницы между ними практически нет. А еще я читала о препарате Лактаза Энзим. Говорю, а что насчет Лактазы Энзим? Она сказала, что это более сильный препарат, больше рассчитанный на взрослых, но и детям дают (в инструкции и про детей написано). Сначала она предложила продолжить Лактазу Бэби, а если не поможет, перейти на Лактазу Энзим, но я захотела сразу начать с Энзима. Согласилась.
Единственный вопрос по поводу этого препарата: в инструкции написано, что детям давать 1/6 капсулы, растворенной в молоке. Я этого на момент посещения врача не знала. Она прописала 1 капсулу, я давала 1 капсулу. И нам помогает 1 капсула на кормление. Вчера ночью дала 1/2 капсулы — живот очень беспокоил: не кричал, но тужился и кряхтел несколько часов. Теперь не знаю, не вредно ли по 1 капсуле (доза, рассчитанная на взрослого) давать по 6 раз (а то и больше, я ночью тоже даю, иначе боюсь колик).
Что касается растворения капсулы в молоке, да, пришлось заморочиться сцеживаниями(( Терпеть не могу это занятие, сцеживаюсь молокоотсосом, но молока маловато у меня, сижу минут по 40, чтобы 50 мл еле нацедить. Цежу на 2 кормления вперед (по 50 мл). Уже привыкла немного.
2. Мезим-Форте
(1/4 таблетки, растолкать и растворить в чайной ложке воды/молока, давать 3 раза в день во время кормления).
Длительность приема — 21 день.
3. Бифидумбактерин (во флаконах).
По 1 флакону 2 раза в день (перед кормлением за 15 минут).
Продолжительность приема — 10 дней.
В одной упаковке — 10 флаконов, нужно две упаковки на курс.
Содержимое флакона нужно растворить в 5 чайных ложках воды. Я открываю флакон, вливаю туда шприцем 1 чайную ложку воды (3 мл), взбалтываю содержимое, выливаю в чашку, добавляю туда еще 4 чайных ложки воды, размешиваю и даю.
4. Лактобактерин (во флаконах).
По 1 флакону 2 раза в день (перед кормлением за 15 минут).
Продолжительность приема — следующие 10 дней, после окончания приема Бифидумбактерина.
В одной упаковке — 10 флаконов, нужно две упаковки на курс.
5. Бэби Калм
10 капель перед кормлением.
Она похвалила это средство, сказала, что от имеющихся колик оно хорошо помогает. Но, признаться, я его перестала использовать (раньше только его и использовала, но результата особо не заметила).
6. Боботик 10 капель или Сабсимплекс 15 капель или Эспумизан L 25 капель — в момент колик (если колики уже настигли).
Я даю Боботик, хотя у меня есть все три препарата, но как мне кажется, ни один из них не помогает нам. Читала, что многим помогает что-то из них. После приема Боботика ничего не меняется, так же кряхтит, так же тужится и не может пропукаться.
Резюме: нам очень помогли средства 1-4. Вернее, №4 пока не начали принимать, значит, 1-3. Это идеальное лечение для нас, все симптомы как рукой сняло.
Помимо лекарств:
1. Обязательно поить ребенка водой
, в промежутках между кормлениями, в день около 100 мл воды. Объяснила, что молоко — это жидкая, но еда, и воду не заменяет. Для правильной работы желудочно-кишечного тракта вода необходима. Противники допоя, пожалуйста, не пишите. Я в ребенка насильно воду не вливаю, просто предлагаю из бутылочки. Почти всегда он пьет, иногда много (после купания, например), иногда мало, редко отказывается. На кормлении это никак не сказывается: если он голоден, то ему нужно только молоко, сколько бы воды он ни выпил до этого. Но если ребенок испытывает жажду, предлагать вместо воды молоко, компот, кисель, сок (к примеру все) — неправильно.
2. По причине маленького набора веса велела обзавестись весами и взвешивать ребенка
. Если в неделю набор веса менее 150 г, вводить докорм. Я, конечно, этого делать не собираюсь. Весами, правда, обзавелась, но понаблюдаю не 1 неделю, а 2-3. Если уж совсем мизерный набор веса будет, тогда подумаю. В случае докорма смесь нужна безлактозная (например, Нутрилон).
Мне:
1. Хилак Форте
40 капель 3 раза в день во время еды.
Продолжительность 1 месяц.
2. Вода Донат Магний
1 стакан 3 раза в день за 15-20 мин до еды (предварительно из бутылки выпустить пузырьки газа за несколько часов).
Продолжительность — 4-6 недель.
3. Сенаде
(если есть запоры)
1 таблетка 2 раза в день (по необходимости).
Что касается диеты:
1. Молочные продукты разрешены (кроме молока): кефир, творог (до 5% жирности), йогурт, сыр (до 30% жирности).
2. Продукты, содержащие рафинированный сахар, не разрешаются. Вместо него — фруктоза и продукты на фруктозе (в меру). Мед можно.
3. Свежая выпечка не разрешена.
4. Использовать только сезонные овощи и фрукты. Я очень часто кабачки покупаю (и сейчас тоже), но она сказала, что они полны нитратов, так как не сезон сейчас. Перестала. Но вообще меня бесит осенне-зимняя еда, вообще нечего толком есть(( Все лето я килограммами ела фрукты и овощные салаты, помидоры-огурцы — мое всё! Как хорошо, что к лету ребенок вырастет и я начну опять все это есть))
По поводу яблок забыла спросить.. На всякий случай не ем. Творог стала есть с медом, вчера и сегодня, но сегодня ребенок немного беспокойный, грешу на творог (но не уверена). Может, молочку все же стоит убрать. У Валио есть очень вкусный маложирный и безлактозный сыр Polar, оставлю только его.
Уже пять дней мы принимаем лекарства, прогресс налицо. Не скажу, что ни секунды колик нет и он ни разу не закряхтел за 5 дней. Иногда бывает. Но это очень недолго, и это не крик надрывный. Возможно, причиной что-то съеденное мной. Помню, до лечения я как-то съела вечером чечевичный суп, ночью было что-то! Он орал всю ночь( Бобовые под запретом, конечно.
И еще несколько правил нашего успешного сна:
1. Я его немного укачиваю на руках (вернее, просто ношу на руках). Привычка не очень хорошая, так как он тяжеловат уже для меня (в свои 4600-4700), но сам по себе в кроватке он вряд ли заснет. Либо засыпает на груди, после кормления. На моих руках я его держу животиком вниз.
2. В таком же положении я его перекладываю в кровать. Именно на живот. Ему очень нравится спать на животе, оказывается! И животик греется, и уютнее, что ли.. раньше боялась класть на живот, а сейчас нет, он умеет вертеть головой, если что.
3. Кроватка его застелена шикарным теплым пледом из Next, вроде это флис, но настолько мягкий и воздушный, что как только его щека прикасается к этому пледу, он легко засыпает.
Не уверена, насколько полезно, что под ним вместо жесткой поверхности мягкий плед (пусть и поверх кокосового матраса), но когда вместо пледа была простынка / пеленка, они были холодные, твердые, ему в своей кроватке было очень некомфортно, я даже пожалела, что мы колыбельку не купили, она была бы уютнее. Три-четыре ночи я его даже в коляске укладывала, он там легче засыпал, но коляска — это не дело, и матраса там нет никакого, и в комнате уже не пройти не проехать. Очень рада, что в кроватке стал так же засыпать.
Вообще этот плед — моя самая лучшая покупка) Я его и под Татамию подстилаю, и под коляску, и сверху могу укрыть. Очень мягкий и теплый.
Желаю всем детишкам здоровья! Девочки, если надумаете следовать лечению, изложенному в этом посте, возможно, вреда никакого не будет, а может, будет и польза, но я бы на вашем месте обязательно сдала сначала все анализы (углеводы+дисбак) и сходила бы к врачу (если в Москве — то к Антоновой очень рекомендую).
Анализ кала на углеводы
Анализ кала на лактозную недостаточность является наиболее простым и доступным. Но нельзя сказать, что это самое информативное исследование. Такой вид диагностики применяют для грудничков в комплексе с другими методами.
К анализу не надо специально готовиться. Кормящей маме не следует менять свой рацион перед обследованием младенца. Ребенок должен питаться как обычно, только так можно получить достоверные результаты. Нужно взять и отнести на анализ примерно 1 чайную ложку кала младенца. Нельзя собирать фекалии с пеленок или подгузников. Материал рекомендуется доставить в лабораторию в течение 4 часов. Это обеспечит самые точные результаты анализа. Допускается хранить биоматериал в холодильнике не более 10 часов.
Исследование показывает количество углеводов в кале, но при этом не определяет тип сахаристых веществ. Но так как грудничок питается только молоком, то предполагается, что с калом у него выходит лактоза или продукты её расщепления. Однако невозможно понять, норма какого именно углевода превышена. Кроме лактозы при молочном питании с фекалиями могут выделяться галактоза или глюкоза.

Расшифровка анализа на лактозную недостаточность следующая:
- Норма углеводов от 0,25% до 0,5%.
- У грудничков до 1 месяца допускаются референсные значения от 0,25% до 1%.
Диагностика лактазной недостаточности
Определение рН кала в капрограмме
В норме pH>5,5, при лактазной недостаточности pH<5,5.
Диетодиагностика
Если добавлять в сцеженное грудное молоко фермент лактазу или перевести ребенка на безлактозную смесь стул нормализуется в течение 5 дней.
Анализ кала на углеводы
Кал собирается вместе с жидкой частью — с памперса нельзя. Кал для анализа можно хранить в морозильнике длительное время.
Важно!!! В грудном возрасте (до 1 месяца) содержание углеводов в кале не должно превышать 0,25 г%, а у детей старше года в норме они отсутствуют. Содержание лактозы в кале в норме у детей до 1 года — 0,07 г%, у детей старше 1 года и взрослых она отсутствует.
Содержание водорода, метана или меченного углекислого газа в выдыхаемом воздухе
Определять концентрацию газов надо после нагрузки обычной или меченной лактозой. Нагрузочная доза лактозы: 1 г/кг массы тела, но не более 50 г. Диагностическим критерием считается повышение водорода в выдыхаемом воздухе после нагрузки лактозой на 20 ррm (частиц на миллион). Метод широко используется для диагностики лактазной недостаточности у взрослых и детей старшего возраста.
У детей до 3-х месяцев без признаков лактазной недостаточности содержание водорода в выдыхаемом воздухе соответствует таковому у взрослых при лактазной недостаточности.
Гликемический нагрузочный тест с лактозой
Важно!!! Предварительно рекомендуется провести тест на толерантность к глюкозе (смотри здесь). При нарушенной толерантности к глюкозе изменяется гликемическая кривая при нагрузочном тесте с лактозой.
Нагрузочная доза лактозы: 1 г/кг массы тела, но не более 50 г. Уровень глюкозы в крови, до и после нагрузки лактозой, отражает суммарный результат расщепления и всасывания лактозы в тонкой кишке.
Важно!!! Нагрузка лактозой может спровоцировать развитие или усилить уже имеющиеся нарушения.
В норме в течение 60 мин после приема лактозы уровень глюкозы в крови должен повыситься не менее чем на 20% от исходного (примерно, на 1 ммоль/л). Обычно уровень глюкозы в крови определяют натощак и через 15, 30 и 60 мин после нагрузки.
Определение активности лактазы в биоптатах слизистой оболочки тонкой кишки
Этот метод является «золотым стандартом» для диагностики лактазной недостаточности. Однако сложность и высокая стоимость метода ограничивают его применение в повседневной практике.
На результаты влияет место взятия биоптата (из двенадцатиперстной или тощей кишки). При вторичной лактазной недостаточности снижение активности фермента имеет разную степень выраженности на поверхности слизистой оболочки, вследствие чего необходимо брать несколько образцов.
Важно!!! Эндоскопическое и морфологическое исследование слизистой оболочки тонкой кишки не дает информации относительно лактазной недостаточности, так как она не имеет специфических эндоскопических и морфологических признаков.
Копрограмма
Более информативным методом является копрограмма. Необходимо обращать внимание на такие показатели, как кислотность (pH) и количество жирных кислот. Это простой и безопасный анализ на лактозную недостаточность у грудничка. Правила сбора такие же, что и при исследовании на углеводы, но отнести материал в лабораторию необходимо немедленно. Иначе из-за работы микробов кислотность изменится.
Такой анализ на лактозную недостаточность основан на том, что при дефиците фермента лактазы среда кишечника становится более кислой. Это связано с тем, что нерасщепленная лактаза начинает бродить, при этом выделяются кислоты.
Нормальное значение pH каловых масс — 5,5. Отклонение от этого показателя в меньшую сторону указывает на наличие лактозной недостаточности. При этом нужно учитывать и количество жирных кислот. Чем их больше, тем выше вероятность заболевания.

Если у грудничка есть признаки лактозной недостаточности, какой анализ сдать лучше — исследование на углеводы или копрограмму? Этот вопрос часто интересует родителей. Можно сказать, что уровень кислотности более информативен. Но полезно сдать оба вида анализа кала, тогда одно обследование будет дополнять другое.
Симптомы заболевания
Как проявляет себя лактазная недостаточность? Во-первых, грудной ребенок плохо набирает в весе. В первый год жизни норма прибавки для новорожденного — 1-1,5 кг в месяц. Во-вторых, родители замечают у малыша бледность кожных покровов и вялость. Изменяется стул: появление пены, кислого запаха или слизи тоже говорит о необходимости сдать анализ на углеводы у грудничка. Частота дефекаций обычно достигает 8-10 раз в сутки. Но если имеет место лактазная недостаточность, новорожденный страдает от запоров. Кроме того, проявлением заболевания может стать и аллергическая реакция. Часто мама думает, что съела что-то вредное для малыша, и не подозревает о том, что нужно сдать кал на анализ у малыша. Стоит учесть, что повышенные углеводы у грудничка, родившегося недоношенным, — норма. В этом случае маме нужно продолжать кормить ребенка молоком и повторить исследование несколько раз. Вполне возможно, что предварительный диагноз будет пересмотрен.
Анализ крови на лактозную кривую
Ребенку натощак дают выпить немного молока. Затем трижды в течение часа берут кровь на анализ. Это помогает проследить процесс переработки лактозы в организме.
На основании результатов строят специальную лактозную кривую. Её сравнивают со средними результатами глюкозного графика. Если лактозная кривая расположена ниже гликемической кривой, то это может указывать на дефицит фермента лактазы.
Этот анализ на лактозную недостаточность не всегда хорошо переносится грудничками. Ведь если у ребенка на самом деле имеется такое нарушение, то после приема молока натощак могут возникнуть боли в животе и понос. Однако это обследование является более информативным, чем анализ кала на углеводы.
Так называемая "лактазная недостаточность"
Нет, и не может быть никакого сомнения, что лучшей пищей для грудного младенца является материнское молоко. Искусственная смесь не в состоянии даже близко сравниться с ним по питательным свойствам. Оно усваивается в организме ребенка лучше любых заменителей. Однако широко распространено ошибочное мнение, что при любом желудочно-кишечном расстройстве у ребенка, причину надо искать в неполноценности материнского молока, наличии в молоке болезнетворных микробов или в каком-то заболевании.
Мама обычно жалуется врачу, что у малыша пенистый, водянистый и частый стул с кислым запахом, со слизью, зеленью и непереваренными комочками, что у него от этого раздражение вокруг заднего прохода. Она говорит, что малыш беспокоится во время кормления, а живот у него болит иногда настолько сильно, что он отказывается от груди.
Несмотря на то, что ребенок хорошо прибавляет в весе, мама считает, что у нее плохое молоко. Врач, не знакомый с физиологией грудного вскармливания, только подтверждает ее сомнения: «У Вас, наверное, лактазная недостаточность, а может и дисбактериоз. Надо проверить Ваше молоко на стерильность». И начинаются нескончаемые дорогостоящие и ненужные анализы (кал на дисбактериоз, углеводы, копрограмма, посев молока и пр.). В молоке мамы обнаруживается стафилококк. Ребенка начинают лечить, заменяют материнское молоко суррогатом — безлактозной смесью. Всё вроде бы прекращается. И все вздыхают с облегчением. В сознании укрепляется миф о том, что материнское молоко может быть плохим. Но такое даже в принципе невозможно!
Давайте разберемся, что же происходит на самом деле. Девяти месяцев внутриутробной жизни недостаточно для того, чтобы у новорожденного ребенка полностью созрели органы и системы. Молоко матери дает ему такую возможность. Состав молока меняется по мере роста младенца. В первые 3-4 дня жизни ребенок получает молозиво, затем переходное молоко.
Молозиво, несмотря на небольшое его количество, по своему составу более соответствует потребностям новорожденного ребенка, поэтому оно легко усваивается его организмом. По сравнению со зрелым грудным молоком, оно содержит больше белков. В молозиве также меньше лактозы, жиров и водорастворимых витаминов, чем в зрелом грудном молоке. Однако, в нем больше жирорастворимых витаминов и некоторых минеральных веществ, гормонов, иммунных и других защитных факторов.
Молозиво осуществляет местную защиту слизистой оболочки желудочно-кишечного тракта младенцев. Это позволяет рассматривать его не только как пищу, но и как биологически активный продукт, необходимый для нормального развития новорожденного в первые дни жизни. Вот почему так важно приложить новорожденного к груди уже через 20-30 минут после родов. А как часто этот важный момент упускается в роддоме!
Только со 2 — 3-й недели после родов грудное молоко женщины становится зрелым и приобретает относительно постоянный состав. В это время и проявляются основные желудочно-кишечные расстройства у младенца.
Сейчас уже все знают, что зрелое молоко неоднородно. «Передняя» порция молока более водяниста (поэтому младенец в дополнительной воде не нуждается). В этой порции много лактозы (основного углевода женского молока), витаминов, минеральных веществ, иммуноглобулинов, которые защищают малыша. Ну, а в «задней» порции больше жиров и ферментов, переваривающих молоко.
Лактоза усваивается в тонкой кишке под влиянием фермента лактазы. У младенца до 3-х месяцев имеется физиологический дефицит этого фермента (или его малая активность), и поэтому часть неусвоенной лактозы попадает в толстую кишку. Но это так и нужно, ведь там под влиянием бактерий лактоза превращается в лактат и жирные кислоты с короткой цепью, а они являются источником энергии для нервных клеток и толстого кишечника. Кроме того, увеличивается кислотность кишечного содержимого, создавая неблагоприятную среду для болезнетворных микробов и способствуя росту полезных для пищеварения лактобактерий. Улучшается также всасывание кальция, железа, цинка и фосфора. Побочным продуктом брожения являются газы.
Обилие газов у грудных детей является нормой и определяется интенсивностью бродильных процессов.
У некоторых детей фермент лактаза созревает позже обычного, но истинная лактазная недостаточность, обусловленная генетически и связанная с полным отсутствием или серьезным недостатком этого фермента, встречается крайне редко.
Почему же педиатры находят лактазную недостаточность чуть ли не у каждого второго ребенка? Как смогло бы выжить человечество, если это заболевание, приводящее к истощению и гибели (при отсутствии лечения), встречается, по их мнению, у половины младенцев?
А все дело в том, что описанные болезненные явления – это следствие ошибочных рекомендаций по вскармливанию. Ребенка неправильно кормят, он получает много богатого лактозой «переднего» молока, но «заднего», более жирного, не получает.
Незнание физиологии грудного вскармливания – это не вина педиатров, а скорее их беда. Ведь в последние 25 лет врачи имели дело преимущественно с детьми, вскормленными искусственными смесями. Компании-производители сделали все возможное, чтобы наши женщины забыли, как кормить грудью (по Москве до года грудью кормят всего 12% женщин, тогда как в начале прошлого века грудью вскармливались почти 100% малышей). Соответственно, многие знания врачей и лабораторные тесты применимы только к «искусственникам».
Ученые института им. Габричевского предлагают пересмотреть нормы содержания углеводов в кале у ребенка, находящегося на грудном вскармливании (до 1 мес.-1%; 1-2 мес-0,8%; 2-4 мес.-0,6%; 4-6 мес.-0,45%, старше 6 мес.- принятые и ныне 0,25%.).
И опять скажу: наличие сахара в стуле ребенка на грудном вскармливании — норма! А вот повышенный сахар в стуле ребенка на искусственном вскармливании – патология! Если у Вашего ребенка, зеленый, пенистый стул с непереваренными комочками, боли в животе, вздутие кишечника, и он плохо прибавляет в весе, обратите внимание, прежде всего, на то, как Вы его кормите. Не торопитесь обследовать его кал и свое молоко, а тем более, переводить малыша на искусственные смеси.
Грудное вскармливание — процесс очень простой, если не сказать, элементарный. Но! Только в том случае, если Вы выполняете несколько простых правил, без знания которых оно не может состояться:
* Надо правильно прикладывать ребенка, иначе не будет достаточной стимуляции груди для выработки необходимого количества молока. Даже при частых кормлениях ребенку с неправильным прикладыванием трудно извлекать из груди «заднее», жирное молоко;
* До полного созревания лактазы (3-4 месяца) необходимо кормить малыша не менее 10-12 раз, позволять ему находится у груди столько, сколько он захочет;
* Необходимо следить, чтобы ребенок не просто сосал грудь, но еще и глотал молоко;
* Не сцеживаться, так как это стимулирует выработку преимущественно «переднего молока»;
* Кормить младенца ночью обязательно, питание тогда получится более сбалансированным — ведь именно ночью вырабатывается больше «заднего», молока.
Если Вы будете следовать этим правилам, то Вам, скорее всего не потребуется обследовать и лечить ребенка, применять лактазу, а тем более, переводить его на искусственное вскармливание. Не нужно будет также ограничивать Ваше питание, за исключением молока и сладостей. Не потребуются и биопрепараты.
По словам профессора Hernell O. из Швеции у них в стране кал на углеводы детей, находящихся на естественном вскармливании не обследуется.
Всегда читайте аннотации. Плантекс и бифидумбактерин, которые часто назначаются, содержат лактозу. Следовательно, прежде чем их применять, хорошо подумайте. Абомин здесь совершенно не поможет, а только навредит. Но если, несмотря на правильно организованное грудное вскармливание, Ваш ребенок продолжает мучиться от боли и терять вес, обязательно обратитесь к педиатру, который — за грудное вскармливание.
Гончарова Вера Александровна,
неонатолог, консультант по грудному вскармливанию,
Водородный тест
В воздухе, выдыхаемом ребенком, определяется количество водорода. При лактозной недостаточности в кишечнике идут процессы брожения. В результате образуется водород, который проникает в кровь, а затем выходит через органы дыхания.
Ребенок выдыхает в измерительный прибор. Фиксируется концентрация водорода и других газов в воздухе, выходящем из легких. Это базовый показатель. Затем пациенту дают молоко или раствор лактозы. После этого делают повторные замеры водорода, и сравнивают результаты.
В норме отклонение от базового показателя после теста с лактозой не должно быть больше 0,002%. Превышение этого числа может указывать на лактозную недостаточность.
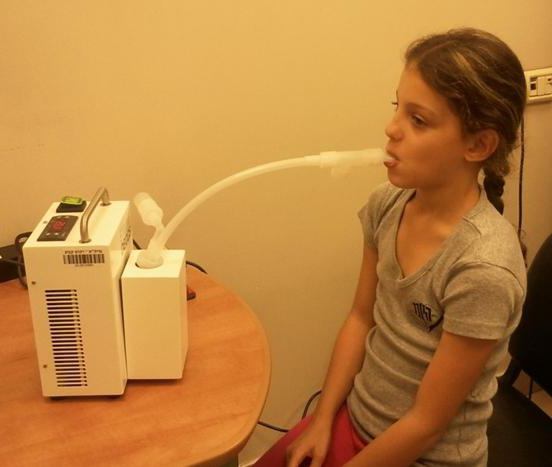
Такой тест редко проводят с грудничками, обычно его применяют для более старших детей и взрослых. Недостатком теста является возможное ухудшение самочувствия, если ребенок действительно страдает лактозной недостаточностью.
Генетический тест
Генетический анализ на лактозную недостаточность помогает выявить это нарушение в том случае, если оно является врожденным. Это исследование на специальный маркер С13910Т.
На анализ берут кровь из вены. Исследование проходят натощак или через 3 часа после еды. Возможны три варианта результатов анализа:
- С/С — это означает, что у ребенка имеется генетическая лактозная недостаточность.
- С/Т — такой результат говорит о склонности пациента к развитию вторичного дефицита лактазы.
- Т/Т — это означает, что у человека нормальная переносимость лактозы.
Биопсия кишечника
Это очень достоверный, но травматичный метод исследования. Его крайне редко применяют у грудничков. Под наркозом через рот ребенка вводят зонд в тонкий кишечник. Под эндоскопическим контролем отщипывают кусочки слизистой и берут их на гистологическое обследование.
Сама по себе небольшая травматизация слизистой не опасна, так как эпителий быстро восстанавливается. Но наркоз и введение эндоскопа могут привести к осложнениям. Поэтому при обследовании маленьких детей к этому методу прибегают только в самых крайних случаях.
Лактозная недостаточность у взрослых
У взрослых людей непереносимость лактозы бывает либо врожденной, либо обусловленной заболеваниями ЖКТ и возрастными изменениями. Болезнь проявляется в желудочно-кишечных расстройствах после употребления молочных продуктов. В результате человек избегает употребления пищи, содержащей лактозу. Из-за этого его организм недополучает кальция, что негативно сказывается на состоянии костей.
Кроме перечисленных выше методов диагностики есть ещё один анализ на лактозную недостаточность у взрослых. Пациенту дают выпить 500 мл молока, и после этого берут анализ крови на сахар. Если уровень глюкозы становится меньше 9 мг/дл, то это говорит о нарушении всасываемости лактозы.

Что делать при отклонении от нормы в анализах?
Неизлечимой патологией является только генетически обусловленная непереносимость лактозы. В этом случае необходимо пожизненное соблюдение диеты и заместительная терапия препаратами лактазы. Если лактозная недостаточность возникла по причине недошенности ребенка, то спустя некоторое время ферментная система всё же начинает развиваться, и организм наполняется лактазой.
Во всех случаях необходимо назначение диеты с ограничением молочных продуктов. В некоторых ситуациях для кормления грудничков используют безлактозные и низколактозные смеси, а также продукты на соевом молоке.
При терапии дефицита лактазы используют следующие препараты:
- заместители фермента лактазы;
- пребиотики;
- лекарства от диареи и метеоризма;
- спазмолитики от болей в животе.
Взрослым людям показано применение препаратов кальция, так из-за вынужденного отказа от молочных продуктов у них повышен риск развития остеопороза. В большинстве случаев лактозная недостаточность имеет благоприятный прогноз.