Болит живот на 19 неделе беременности из-за изменений в теле матери, патологий акушерского и неакушерского типа. В период вынашивания ребенка могут обостриться воспалительные процессы, хронические болезни, диагностированные до зачатия.
Как давно у вас этот болевой синдром?
- Несколько дней (26%, 782)
- Первый день (21%, 634 Голосов)
- Несколько месяцев (13%, 382)
- Неделя (10%, 309)
- Несколько недель (10%, 301)
- Около месяца (8%, 250)
- Хроническая форма (7%, 205)
- Около года (6%, 181)
Всего проголосовавших: 3 045
Загрузка …
Используй поиск Мучает какая-то проблема? Введите в форму «Симптом» или «Название болезни» нажмите Enter и вы узнаете все лечении данной проблемы или болезни.
Почему болит живот на 19 неделе беременности
19 неделя – пятый акушерский месяц. Продолжаются изменения в организме мамы. Матка продолжает расти. Растягивается кожа. В постоянном напряжении находятся мышцы брюшной стенки. Идет сильная нагрузка на связки. Увеличенный вес плохо сказывается на работе опорно-двигательного аппарата.
Эти изменения вызывают боль. Она считается акушерской не опасной болью, то есть связана с особенностями вынашивания ребенка.
Облегчить страдания можно отдохнув, приняв удобную позу. Такие ощущения отличаются от патологических и опасных акушерских отсутствием дополнительных характерных симптомов.
Выделяют ряд опасных состояний, которые сопровождаются неприятными ощущениями. Женщина чувствует, как низ живота начинает тянуть, появляются выделения с примесью крови, поднимается температура, начинается сильная рвота.
Причины таких симптомов:
- Преждевременные роды.
- Отслойка плаценты.
- Повышенный тонус матки.
При этих патологиях выполняется вызов скорой и госпитализация.
Болевые ощущения характерны для неакушерских патологий, которые возникают у любых людей и не связаны с беременностью:
- цистит – опасное воспаление мочевого пузыря;
- панкреатит – воспалительный процесс, затрагивающий ткани поджелудочной железы;
- холецистит – воспаление желчного пузыря;
- острый аппендицит;
- повышенное газообразование в кишечнике;
- онкологические болезни.
Лечение выполняется под контролем медиков. От воспаления назначают нестероидные противовоспалительные препараты. В ряде случаев выполняется хирургическое вмешательство для спасения жизни матери и ребенка. Для восстановления и профилактики применяется фармацевтическая терапия.
Для диагностики назначают:
- Анализ крови (биохимический, скорость оседания эритроцитов – показывает воспаление).
- Ультразвуковое исследование органов малого таза.
- Осмотр на приеме у акушера-гинеколога.
Отсутствие внимания к имеющимся проблемам со здоровьем приведет к плачевным последствиям. Нужно следить за собственной активностью. Не допускать высоких нагрузок и перенапряжения. Соблюдать режим сна и отдыха. Употреблять разрешенную пищу. Не допускать вредных привычек.
Проблемы
Риски первого триместра далеко позади, но все равно некоторые осложнения могу возникнуть. Болезненные ощущение в области таза – частые спутники женщин. Если боль усиливается или сопровождается обильными выделениями, лучше перестраховаться и обратиться к врачу.
Боли в животе
Они могут возникать по разным причинам. Умеренные спазмы сопровождают увеличение и растяжение матки. Это вариант нормы, если на фоне болей не появляются кровянистые выделения.
Боль в животе может сопровождать запоры и вздутие кишечника. Если она утихает после отхождения газов – нет причин для беспокойства. Хотя пересмотреть свой рацион все же стоит.
Если боль сильная, спастическая, она усиливается, сопровождается кровянистыми выделениями и тошнотой и рвотой – нужно обратиться к врачу. При наличии выделений есть риск выкидыша. Тошнота и рвота могут указывать на аппендицит.
Боль в пояснице
Она довольно часто сопровождает беременных. Основная причина – смещение центра тяжести и увеличение нагрузки на нижние отделы позвоночника.
Есть несколько способов предотвратить их появление:
- Не находиться в одном положении дольше 30-40 минут.
- Чаще гулять или заниматься гимнастикой.
- Если вечер вы проводите под аккомпанемент телевизора или книги, лучше лежать на боку, чем сидеть дольше 20-30 минут.
- Если нет противопоказаний, можно ходить в бассейн – это поможет разгрузить позвоночник и улучшить общее самочувствие.
Кровотечение
Возникают довольно редко. Основные причины – травмы живота, падения. Также при слишком агрессивном сексе может случиться разрыв небольшого сосуда, что влечет за собой появление кровянисты выделений. Если они не сопровождаются болью, достаточно просто день-другой избегать лишних нагрузок и больше отдыхать.
Если кровотечение обильное (даже если оно не сопровождается болью), лучше обратиться к врачу для выяснения его точной причины.
Температура
Повышение температуры обычно указывает на инфекционный или воспалительный процесс.
Среди наиболее частых причин:
- ОРВИ и другие заболевания дыхательных путей;
- кишечные инфекции и пищевые отравления;
- заболевания мочевыделительной и половой сферы.
Если температура ниже 38, общее состояние удовлетворительное – не стоит беспокоиться. Если же температура высокая, женщину беспокоят боли, тошнота и другие неприятные симптомы – обращение к медикам не стоит откладывать в долгий ящик.
Токсикоз
При нормальном течении беременности к 19 неделе женщина забывает о токсикозе. Если же он сохраняется или возвращается после непродолжительного перерыва, это свидетельствует о некоторых осложнениях. В этом случае требуется дополнительная диагностика.
Затянувшийся токсикоз может указывать на резус-конфликт между матерью и ребенком, а также не гестоз.
Среди остальных причин:
- Неправильное питание, обилие жирной и острой пищи, пищевые аллергии.
- Артериальная гипертензия.
- Кишечная инфекция.
Тошнота
Обычно указывает на заболевание пищеварительной системы (острое воспаление или обострение хронического процесса) или интоксикацию. Легкая тошнота может возникать при переедании, употреблении жирной пищей.
Если тошнота сопровождается болью, повышением температуры, рвотой и другими симптомами – необходимо дополнительное обследование.
Простуда
ОРВИ менее опасна, чем в первом триместре. Но это не значит, что женщине нужно пускать все на самотек. Не стоит скупать все препараты от простуды: при отсутствии осложнений организм сам восстановится, если соблюдать режим отдыха и пить достаточно жидкости.
Если же осложнения все-таки появились — нужно обратиться к врачу. Он назначит те препараты, которые безопасны на этом сроке. При сильном кашле можно использовать препараты на основе бромгексина и гвайфенезина, можно использовать некоторые сосудосуживающие капли в нос – но при условии строгого соблюдения дозировки.
Иммунитет будущей мамы к этому периоду становится более выносливым. Но все же стоит беречь свое здоровье, по возможности не бывать в людных местах в период эпидемий.
Антибиотики
Если инфекция представляет большую опасность, чем лечение, беременной можно применять некоторые антибиотики для лечения цистита, половых инфекций, бронхитов и пневмоний. Разрешены антибиотики пенициллиновой группы, цефалоспорина, а также некоторые противогрибковые препараты (Клотримазол, Натамицин, Нистатин – но только для местного лечения). Все лечение обязательно только после назначения врачом.
Алкоголь
На протяжении всей беременности доктора не рекомендуют употреблять алкоголь. Некоторые исследования доказывают, что небольшое количество слабого алкоголя (качественного пива или вина) особого вреда не нанесут. Но рисковать не стоит, ведь спиртное даже в небольшом количестве может спровоцировать спазм сосудов.
Многие ощущают повышенную тягу к алкоголю, даже если до беременности спиртное практически не употребляли. Это вовсе не говорит об алкозависимости. Чаще всего такое состояние возникает при недостатке белка в организме.
Нужно пересмотреть свой рацион, включить в него больше нежирного мяса, рыбы, яиц. При остром желании можно сделать 1-2 глотка спиртного – но только на свой страх и риск и в том случае, если нет угрозы прерывания беременности.
Выкидыш
Самопроизвольное прерывание в текущий период явление довольно редкое. Часто причиной является генетическая аномалия. Выкидыш при генетическом сбое случается до 12 недели, но если в первом триместре были приняты не все меры для сохранения беременности – последствия могут проявиться на 19-22 неделе.
Риск выкидыша на этом сроке повышают:
- Вредные привычки (алкоголь, курение, прием наркотиков).
- Гормональные нарушения (высокий уровень мужских половых гормонов).
- Инфекции, особенно передающиеся половым путем.
- Постоянные стрессы.
- Чрезмерные физические нагрузки, подъем тяжестей, бег и прыжки.
- Употребление некоторых медикаментов и средств народной медицины, которые запрещены во время беременности.
Возможные опасности и осложнения
Осложнения на этом сроке связаны с незначительными рисками. Например, при нехватке витамина Д у плода может развиться рахит. Дефицит кальция – причина разрушения зубов у беременных, геморрою и варикозному расширению вен. Избыточный вес женщины может привести к преэклампсии и диабету.
Под действием гормонов женщина может стать рассеянной и невнимательной. Со стороны пищеварительной системы часто возникают изжога, отрыжка и повышенное газообразование.
Из-за чего возникают тянущие, ноющие боли при беременности
Болевой синдром провоцируется акушерскими факторами:
- объем матки;
- вес тела женщины;
- состояние опорно-двигательного аппарата;
- растяжимость связок;
- тонус и эластичность мышц брюшины.
Дискомфорт из-за болезней:
- Воспалительные процессы.
- Сезонные простудные явления.
- Онкология доброкачественного и злокачественного свойства.
Самолечение – опрометчивое решение.
Для составления плана лечения надо:
- обратиться к врачу;
- пройти диагностику.
Зоотерапия для лечения болей
Практика взаимодействия с животными применяется в психотерапии достаточно давно. В результате упражнений в течение 15 минут проходит стресс, нормализуется ритм биения сердца, нормализуется давление. Эффект достигается за счет получения положительных эмоций пациентом.
В рамках беременности разрешено применять зоотерапию при отсутствии аллергических реакций на шерсть животного. Могут использоваться практики общения:
- Собаки.
- Кошки.
- Лошади.
- Дельфины.
- Аквариумные рыбки.
Зоотерпия позволяет снизить дискомфорт от неопасных акушерских болей.
О чем говорит тупая, тянущая, точечная или режущая боль в животе
Болит живот при беременности из-за изменений в теле, в органах, связанных с гормональной перестройкой, переменой положения внутренних органов, акушерских патологий.
Многие виды этих ощущений не представляют опасности для здоровья матери и состояния плода. Другие причиняют значительный вред и даже грозят летальным исходом для женщины и будущего ребенка.
Боль – реакция нервной системы на раздражители. Симптом многих болезней, в том числе акушерских патологий в период вынашивания ребенка. Беременная переживает гормональные изменения, перестройку многих систем. Они также сопровождаются этим чувством.
При появлении дискомфорта и болезненных ощущений лучше проконсультироваться с лечащим врачом о природе этих ощущений и соответствующем лечении. В период беременности женщина отвечает не только за свое здоровье, но и за здоровье малыша.
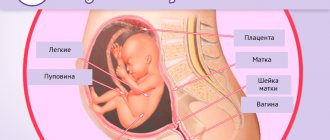
Природа определила так, что тело матери старается защитить плод от всех негативных воздействий. Пробка, образованная из слизи в шейке матки, не позволяет попасть внутрь патогенным микроорганизмам.
Пуповинное питание сформировано так, что внутрь плода не попадают вредные химические соединения. Сама матка защищает ребенка от внешнего механического воздействия.
В то же время, в период вынашивания младенца сама женщина регулярно может испытывать боли различной интенсивности и характера. Каждый из видов неприятных ощущений свидетельствует о наличии разных патологических состояний, за исключением неопасных акушерских, связанных с изменением материнского тела и подготовкой к родоразрешению.
Исходя из характера, интенсивности боли, срока беременности можно говорить о том, насколько опасно испытываемое состояние.
Например, тянущая, отдающая в поясницу и пах, может свидетельствовать о наличии риска прерывания беременности. Дополнительным признаком состояния станет наличие кровянистых выделений.
В этом случае нужно сразу обратиться за врачебной помощью, пройти обследование. При затягивании обращения к врачу участится периодичность схваток и произойдет самопроизвольный выкидыш.
Тонус матки опасен вне зависимости от того, на каком сроке его диагностировали. Плод может испытывать нехватку кислорода и поступающих питательных веществ. Женщина ощущает резкую боль наподобие схваток. Фиксируется твердое состояние матки и низа живота.
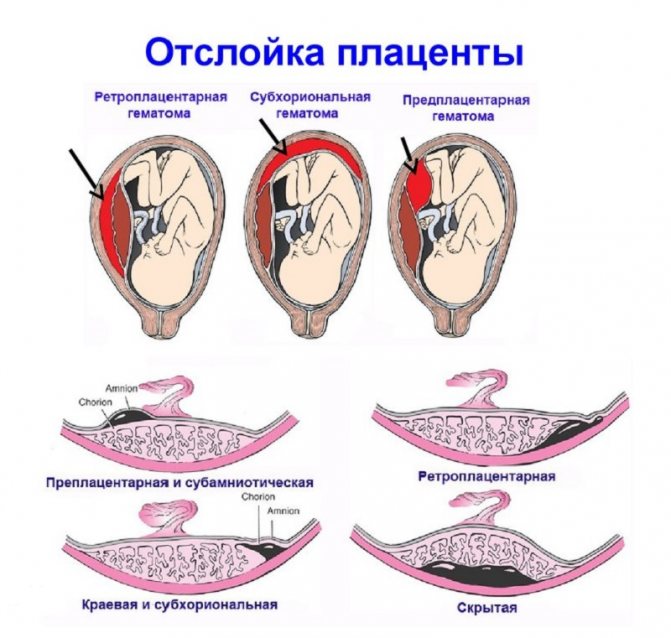
При травмировании, позднем токсикозе, стрессовом состоянии может произойти отслойка плаценты. Состояние сопровождается острой болью внизу живота. Часто имеет место внутреннее кровотечение без внешних проявлений в виде выделений. Положена срочная госпитализация и хирургическое вмешательство. При отсутствии помощи наступит смерть.
Рези в сопровождении головокружения на сроке от пяти до двенадцати недель могут быть симптомом внематочной беременности. Яйцеклетка по ряду причин не смогла попасть в матку и закрепилась в маточной трубе.
В результате быстрого темпа роста оплодотворенной яйцеклетки возникает сильный болевой синдром. Женщину направляют на ультразвуковое исследование. Назначается операция по прерыванию беременности. Отсутствие медицинской помощи закончится летальным исходом для беременной.
Ряд негинекологических проблем также способствует возникновению неприятных ощущений внизу живота:
- Нарушение работы желудочно-кишечного тракта. Дополнительные симптомы: горечь во рту, покалывания внизу живота, изжога.
- Воспаление мочевого пузыря и мочевыводящих путей. Симптоматика: дискомфорт и жжение при мочеиспускании, увеличенная частота позывов к мочеиспусканию, повышенная температура тела.
- Сезонные простудные явления. Их сопровождают боль в голове, заложенность носоглотки, ломота костей, повышенная температура.
- Воспаление аппендикса (аппендицит). Острое состояние, при котором происходит сильная рвота, обнаруживается слабость, сильное повышение температуры. Применяется хирургическая операция по удалению воспаленного участка. Эта процедура безопасна для беременной. Применяется полостная лапаротомическая аппендэктомия при подозрении на перитонит и менее инвазивная лапароскопия, если нет признаков перитонита. Назначается курс восстановительной терапии.
Диагностировать патологию возможно по дополнительным симптомам. Лечение должно проходить под контролем медицинских работников. Запрещено самостоятельно принимать фармацевтические препараты. Если неумелыми действиями усугубить собственное состояние – это неизбежно скажется на развитии ребенка.
Изменения в организме матери
Женщина становится более спокойной. Она замечает и ощущает изменения в своем организме, начинает более ответственно относиться к своему здоровью.
Некоторые мамочки чрезмерно концентрируются на себе и своих ощущениях, перестают обращать внимание на потребности супруга.
Аппетит стабилизируется. Если он остается повышенным – возможно, организм испытывает нехватку витаминов.
Вес беременной увеличивается к этому сроку на 4,5-6 кг. Максимальный порог – 6300. Если женщина набрала 7 килограммов и более – это повод для дополнительного обследования.
Отношение к сексу
Если нет противопоказаний и риска прерывания, секс на этом сроке разрешен. Нужно избегать поз на животе, а также таких, при которых оказывается давление на живот. Идеальные варианты – на боку и женщина сверху (в последнем случае беременная сможет контролировать глубину проникновения).
У женщины может пропасть интерес к сексу из-за гормональных перепадов и в том случае, если она очень боится навредить малышу. Если же желание сохраняется, ощущения во время близости становятся более яркими.
ХГЧ
Уровень хориогонического гонадотропина постепенно снижается. Его количество составляет от 10 тыс. до 35 тыс. мЕд/мл.
Прогестерон
Уровень прогестерона повышается до 72-75 нмоль/л. Этот гормон обеспечивает увеличение эластичности мышц и связок. Вызывает постепенное расхождение тазовых костей. Это происходит для того, чтобы во время родов ребенок прошел по родовым путям.
У многих женщин расширение таза вызывает дискомфорт: от слабых ноющих болей в тазовых суставах до вполне ощутимой суставной боли. Прогестерон как раз помогает уменьшить болевые ощущения.
Эндометрий
Толщина эндометрия на этом сроке достигает нескольких десятков миллиметров. Под действием гормонов могут рассосаться небольшие узлы, если они были ранее.
Когда нужно срочно обращаться к врачу, и какой врач поможет
Случаи боли, когда без медицинского участия нельзя обойтись:
- Схваткообразные приступы тянущего характера (особенно в первом триместре бере6менности) – нужно безотлагательно обратиться за помощью. Высок риск прерывания беременности или отслоения плаценты. Наличие при этом слизистых выделений с примесью крови – повод вызова бригады скорой помощи для немедленной госпитализации пациентки.
- Опоясывающая с отдачей в поясницу при наличии жжения в момент мочеиспускания – признаки развития пиелонефрита. Может потребоваться длительное лечение. Сообщать о признаках болезни нужно безотлагательно.
- На поздних сроках, сопровождаемая схватками и повышенным тонусом матки – признак преждевременных родов.
Вне зависимости от срока беременности появление кровотечения из влагалища при наличии или отсутствии боли – обязательно нужно вызвать скорую помощь.
Консультация беременной женщины, ведение пациентки во время беременности – это обязанность участкового акушера-гинеколога. Они работают в районных женских консультациях.
Попасть к ним на прием можно следующими путями:
- через электронную систему записи на прием;
- позвонив по номеру регистратуры медицинского учреждения;
- в некоторых консультациях сохранилась система записи с помощью журнала.
Если боль не связана с протеканием беременности и не влияет на развитие плода, то нужно обратиться к участковому терапевту. Важно, чтобы лечение подбиралось с учетом спасения жизни и здоровья матери и ребенка.
Медицинские рекомендации и советы по образу жизни
Важно придерживаться правильного питания, не допускать длительной задержки стула. Нужно контролировать питьевой режим и не уменьшать объем потребляемой жидкости – наоборот, можно его немного увеличить. Снижение объемов выпитой воды может привести к повышению вязкости крови, риску тромбообразования, а также уменьшению объема околоплодных вод.
Нужно умеренно двигаться. Если есть проблемы со сном – гулять в вечернее время. Если был риск прерывания беременности, который уже ушел – можно возобновить занятия гимнастикой и йогой для беременных.
Самое время учиться правильно дышать. Техника дыхания поможет приводить нервы в порядок и не подвергать стрессу малыша. А также будет время освоить в полном объеме дыхательные упражнения. Правильному дыханию можно учиться самостоятельно, но лучше делать это в школе будущих мам.
Плановые посещения врачей
Чтобы убедиться, что женщина хорошо переносит беременность, нет угрозы ее здоровью, нужно сделать электрокардиограмму. Она покажет, насколько сердце справляется с нагрузкой (увеличенный вес, увеличенный объем крови).
Не помешает профилактический визит к стоматологу. Если у женщины есть очаги кариеса, которые не требуют болезненного лечения и удаления зуба, лучше их почистить и запломбировать, чтобы нейтрализовать инфекцию в ротовой полости. При повышенной кровоточивости десен доктор посоветует дополнительные меры.
Визит к окулисту позволит оценить состояние зрение (особенно сетчатки), выявить возможные противопоказания к естественным родам (если есть большой риск отслоения).
Также назначают визит к отоларингологу. Он поможет выявить имеющиеся хронические заболевания, нейтрализовать их возможное влияние на плод.
Необходимые исследования и анализы
Самое время пройти обследование на уровень гемоглобина, поскольку у многих беременных наблюдается анемия.
Также необходимо:
- Сдать мочу на белок.
- Пройти анализ крови на сахар, чтобы исключить гестационный диабет. При спорных результатах необходим глюкозотолерантный тест.
Нужно пройти обследование на TORCH-инфекции, если оно не проводилось ранее. При наличии жалоб и неприятных симптомов проводится забор мазка из влагалища и общий анализ крови и мочи.
Рацион питания
Поскольку рост плода в это время ускоряется, маме нужно тщательно следить за своим питанием. В этот период необходимо снизить потребление жиров (но не убирать их полностью), сладости употреблять по минимуму.
Рацион должен быть разнообразным и сбалансированным. Продукты с клетчаткой, а также растительные масла (их можно добавлять в салаты и каши) помогут справиться с запорами.
Капусту, бобовые, сладкие соки стоит ограничить, а лучше – вовсе исключить: они вызывают повышенное газообразование.
Нежирное мясо, особенно говядина, а также орехи (источник омега-3 жирных кислот) – обязательны в рационе: это поможет предотвратить анемию и положительно отразится на формировании мозга и нервной системы ребенка.
Для предупреждения анемии мясо стоит дополнить гречкой, гранатами и печенью. Важно не переедать: пусть приемов пищи будет больше, но они будут дробными.
Образ жизни
Пока еще живот не ограничивает движения, будущая мама может гулять – и делать это желательно чаще. Не стоит отправляться на 6-7-часовой непрерывный марафон: двух часовых прогулок утром и вечером будет достаточно.
Если вы работаете – необходимо регулярно делать перерывы. Поездка в отпуск также пойдет на пользу. Тем более что долгие переезды пока не запрещены.
Если нет угрозы здоровью мамы и ребенка, не стоит отказываться от физической активности: можно ходить в бассейн и делать специальную гимнастику для беременных.
Поскольку ребенок начинает ощущать разницу между режимами освещенности, стоит особенно внимательно относиться к распорядку дня: не засиживаться допоздна и не спать до полудня. Также стоит отказаться от посещения шумных концертов, вечеринок, кинотеатров со спецэффектами.
Что под запретом?
Чтобы избежать нарушения кровообращения, будущей маме нельзя долгое время находиться в одном положении. Если работа – сидячая, каждые 40 минут необходимо вставать и немного разминаться. Долго находиться в вертикальном положении также нежелательно: прилив крови к матке может спровоцировать ее гипертонус.
Нельзя бегать и быстро ходить, даже если 30 метров до автобусной остановки. Лучше подождать следующего, чем гнаться за уходящим, рискуя упасть. Нужно избегать поездок в переполненном транспорте.
В скользкую погоду нужно быть предельно внимательной, если есть возможность – вообще не выходить из дома.
Если в доме идет ремонт (многие родители затевают ремонт в детской как раз на этом сроке, когда большинство угроз миновало), все работы лучше поручить строителям или домочадцам: дышать краской, лаком и даже обойным клеем беременной вредно.
Также стоит отказаться от копченостей, особенно магазинных, газировки, непрожаренных рыбы и мяса, чтобы не спровоцировать аллергию или пищевое отравление. Экзотические продукты также пробовать нежелательно.
Прием витаминов
Если женщина здорова и хорошо переносит беременность, полноценно питается, поливитаминные комплексы ей не нужны – достаточно витамина D и кальция, которые необходимы для развития костной системы плода. Если же есть нарушения самочувствия, аппетита, диагностирована анемия – витаминные препараты необходимы. Но их состав и дозировку должен назначать врач после нескольких анализов.
Носить ли бандаж?
Большинство беременных начинают носить бандаж в промежутке между 20 и 24 неделями. Но некоторым уже на 19-й тяжело справляться с животом. Если поясница болит часто, лучше начать носить бандаж на 19 неделе беременности. Это поможет сохранить эмоциональное состояние мамы, избавить ее от негативных эмоций и болевых ощущений.
Выбирать нужно максимально удобный, который поддерживает, но не передавливает живот и не раздражает кожу.
Что назначают врачи?
К этому сроку плацента начинает работать как полноценный фильтр. Если еще несколько недель назад большинство медикаментов для мамы были под запретом, то к 19 неделе часть препаратов можно использовать. Главное – следовать рекомендациям врача и внимательно читать инструкцию.
При отсутствии показаний доктор просто наблюдает за состоянием беременной. Если вам не назначают даже простые поливитамины – значит, в этом нет необходимости. Если же имеются инфекции, в том числе половые – врач может выписать максимально щадящие антибиотики в том случае, если вред от них в разы меньше, чем внутриутробное инфицирование плода.
При подозрении на сахарный диабет, преэклампсию, склонность к тромбообразованию доктор может назначить дополнительное обследование, и только потом – лечение.
Топ лекарств для уменьшения боли в животе при беременности и грудном вскармливании, обезболивающие
Обезболивающие препараты нежелательны во время беременности. Особенно в первые месяцы, когда происходит основное формирование органов и тканей будущего человека. Однако, процесс переживания дискомфорта, вызванного постоянными негативными факторами, тоже не сулит ничего хорошего.
Перед покупкой анальгетиков требуется консультация специалиста. Желательно попробовать нефармацевтические способы справиться с дискомфортом.
Наименее опасным препаратом можно назвать Парацетамол. Допустимо применение в течение всего срока вынашивания. Токсичные компоненты находятся в минимальной концентрации и быстро выводятся вместе с мочой.
Ибупрофен – нестероидный противовоспалительный препарат. Назначается с осторожностью во время второго триместра. Для первого и третьего триместра противопоказан. Применение может спровоцировать ряд опасных побочных эффектов. При незначительных изменениях состояния в худшую сторону на фоне приема анальгетика нужно сообщить врачу.
К группе нестероидных противовоспалительных средств относится и Индометацин. На него распространяются те же ограничения, что и на Ибупрофен. При постоянном приеме есть риск повреждения функций почек у ребенка.
Для первых двух триместров допустимо использовать крема и мази на основе:
- Диклофенак.
- Кетопрофен.
- Кеторолак.
В третьем триместре можно применять только местные средства на основе растительных компонентов. Запрещено их наносить, если в состав входит пчелиный или змеиный яд.
Также отрицательное воздействие могут оказать мази с раздражающим эффектом, которые стимулируют повышенное кровообращение. Есть риск развития тонуса матки и повышенного артериального давления.
Самые сильные обезболивающие средства относятся к разряду наркотических веществ и запрещены к свободной продаже. Их применение происходит только в стационаре при чрезвычайно сильном болевом синдроме. Это средства на основе морфина и кодеина.
Перечень химических соединений фармацевтического применения крайне ограничен в период беременности. Перед началом приема нужно детально ознакомиться с инструкцией по применению и четко следовать рекомендациям производителя о дозировке и способе применения.
Важно ознакомиться с положениями о встречающихся побочных эффектах и противопоказаниях.
Есть возможность применения народных и нетрадиционных методов избавления от страданий. Например, йога для беременных, иглоукалывание, легкий массаж, ароматерапия. Применяются также народные методы. Но их применение тоже нужно обсудить со специалистом.
Профилактические меры для того, чтобы не было боли в животе
Основа профилактики – правильный образ жизни беременной женщины:
- Отсутствие стрессовых факторов. Психическое состояние матери – залог здоровья ребенка. Плод внутри женщины чутко реагирует на изменение эмоционального фона матери. Он не способен осознать причины депрессии или страхов, но осознает, что происходят неблагоприятные события. При сильном волнении мамы есть риск патологических изменений при формировании будущего человека. Возможны проблемы неврологического и психологического характера.
- Исключение физического переутомления. Беременным не рекомендуется регулярное посещение тренировок. Во время активного занятия спортом заметно повышается уровень артериального давления. Это спровоцирует развитие тонуса матки, что неизбежно приведет к неблагоприятным последствиям. Можно устраивать пешие прогулки на свежем воздухе.
- Правильно составленный рацион и график питания. Оно должно быть сбалансированным. Не стоит употреблять продукты фастфуда, консерванты, рекомендуется уменьшить количество чая и кофе. Оно должно состоять из овощей, фруктов, белка животного и растительного происхождения. Стоит принимать назначенные врачом витамины для тех, кто в положении. Требуется контроль веса, так как процент подкожного жира за пределами нормы негативно влияет на работу сердечно-сосудистой системы, желудочно-кишечного тракта. Нарушаются процессы питания плода. При скоростном наборе массы может быть назначена коррекция питания и специальная диета. Лишний вес способствует снижению активности, плохому настроению, дополнительным болям в области спины и суставов. Следить, чтобы не было переедания.
- Соблюдение режима сна и отдыха обеспечивает высокую активность женщины. Она не чувствует себя усталой и разбитой, а значит имеет положительный моральный настрой.
- Регулярное наблюдение у врача акушера-гинеколога согласно составленному расписанию, сдача обязательных анализов, соблюдение полученных врачебных рекомендаций. Прохождение ультразвуковых исследований развития и иных диагностических мероприятий.
- Отслеживание развития хронических патологий, которые диагностировались до беременности.
- Скорейшее лечение приобретенных во время вынашивания ребенка болезней простудного, бактериального, вирусного характера.
- Исключить все вредные привычки, такие как алкоголь, табакокурение, применение наркотических средств. При несоблюдении этого правила происходит фиксация задержки развития у малыша.
- Контроль за давлением при гипертонии (повышенном давлении) или гипотонии (пониженном давлении). Контроль за уровнем сахара, если диагностирован диабет.
- Не принимать горячую ванну или душ, а также контрастный душ. Резкое изменение температуры окружающей среды грозит подъемом давления, нарушениями работы сердечно-сосудистой системы.
Соблюдение этих правил обеспечит комфортное и правильное вынашивание. Боли будут относиться к акушерским безопасным. Но даже соблюдая все рекомендации, нужно внимательно следить за собственным состоянием и при наличии оснований обращаться за медицинской помощью.
О чем говорит внезапно возникнувшая боль в животе
Внезапность развития болевого синдрома – признак острой формы патологии. Если ощущение имеет правостороннюю локализацию, сопровождается тошнотой, рвотой, головокружением, есть риск развития воспаления аппендикса.
Положена немедленная госпитализация и хирургическое вмешательство до начала прободения. Удаление аппендицита – привычная процедура для хирургов. Проходит без осложнений.
При беременности операцию производят с соблюдением всех требуемых критериев безопасности пациента.
К неакушерским видам патологических болей внезапного острого характера относят:
- кишечную непроходимость;
- перитонит.
Как и с аппендицитом – острая боль в сопровождении рвоты, общей слабости. Синдром распространяется на низ живота, поясницу, крестец, пах.
Односторонняя, сопровождаемая кровотечением из вагины – признак внематочной беременности.
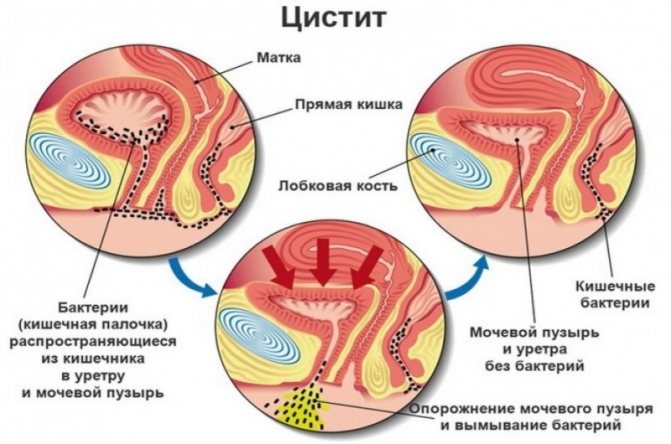
Дополнительные признаки опасного состояния:
- схваткообразный характер;
- усиление симптоматики в горизонтальном положении тела;
- сильная рвота;
- одышка в состоянии покоя;
- частое сердцебиение, которое по частоте переходит выше 100 ударов в минуту.
При отсутствии медицинской помощи происходит разрыв маточной трубы. Открывается внутреннее кровотечение.
Что с плодом?
Активно растет и развивается. К этому моменту закладываются зачатки всех зубов (молочных и постоянных). Ребенок становится более активным. Малыш активно набирает вес, растет быстрее, чем в предыдущие недели.
Важно! Если в это время на УЗИ заметно тазовое предлежание, повода для беспокойства нет: за оставшиеся половину срока малыш еще несколько раз успеет переменить положение.
Как развивается?
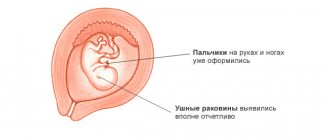
Неделя ознаменована важными событиями:
- Мозг ребенка почти полностью сформирован, в нем уже начинают функционировать участки, отвечающие за органы чувств.
- Движения становятся осознанными, малыш учится шевелить ручками и ножками.
- Появляется глотательный рефлекс.
- Начинают формироваться кости.
- Малыш слышит, ощущает настроение мамы, может различать свет и темноту.
- Формируется пищеварительная система, откладывается первородный кал – меконий, который состоит из излишка клеток и загустевшей желчи.
- Начинают работать почки и мочевыделительная система. Небольшие порции мочи выводятся в околоплодные воды.
Сердце малыша бьется со скоростью 160 ударов в минуту. Полностью сформирована кожа, кровеносные сосуды. Основные органы сформированы, но пока – в уменьшенном варианте. В последующие недели они будут активно развиваться.
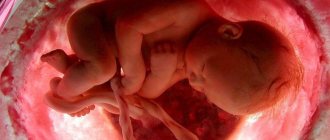
Как выглядит?
Почти как полностью сформировавшийся младенец: голова, тело, конечности, пальчики. При детализированном УЗИ можно рассмотреть выражение лица крохи. При удобном положении ребенка можно определить, кого ждет будущая мама: мальчика или девочку.
Тело становится пропорциональным. На голове появляются тонкие волосы. На щеках, груди и в области почек начинают откладываться небольшие жировые запасы. Они будут увеличиваться, чтобы сразу после рождения младенец мог использовать их как источник энергии.
Вес и рост
Рост плода составляет около 15 сантиметров. Его размер сопоставим с грейпфрутом, средней картофелиной или крупным томатом. Вес плода составляет от 200 до 300 граммов.
Шевеления
Большинство будущих мам в этот период чувствуют первые толчки малыша. Это связано с тем, что движения крохи становятся контролируемыми и управляемыми. У некоторых уже на этом сроке активность достигает 7-8 раз в час.
Очень бдительные мамочки могут принять за шевеление кишечные колики или движение газов. Если малыш еще не начал шевелиться – не стоит переживать: нормой считается отсутствие шевелений до 22 недели.