Что собой представляет такая опухоль?
Гемангиома у новорожденных является доброкачественным образованием, образующимся из-за изменений сосудов. Приблизительно в 75% случаев оно самостоятельно исчезает к моменту исполнения малышом 7 лет.
Однако за опухолью все равно необходимо постоянно наблюдать, поскольку в случае, когда она начинает стремительно расти и изменять свой цвет, нужно срочно обращаться к врачу. В таких ситуациях, как правило, гемангиому удаляют. Еще к иссечению образования прибегают, если ребенок его все время травмирует, что может привести к возникновению кровотечения.
Если же увеличение багрового родимого пятна происходит пропорционально росту малыша, оно не представляет опасности для жизни. Такое образование доставляет лишь косметический дискомфорт.
Что это такое
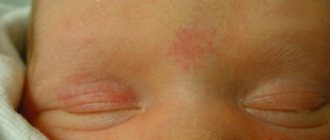
Гемангиома у новорожденного определяется после его рождения. Визуально она напоминает пятно, имеющее красноватый окрас.
Такую опухоль можно отнести к группе доброкачественных, она имеет уплотнения и неровные края. Гемангиомы у новорожденных – это совокупность нормальных и оптических клеток.
Как показывает статистика, у новорожденных девочек образования присутствуют в 2 раза чаще, чем у мальчиков.
Основные характеристики гемангиом следующие:
- Существует 4 типа сосудистых опухолей, отличающихся друг от друга окрасом и формой. Выделяют пещеристый, плоский, звездочный и земляничный тип.
- Их нормальный рост предусматривает постепенное увеличение пятна в размерах, соответствующее росту ребенка. При этом цвет меняться не должен.
- Для того чтобы убедиться в том, что у крохи именно сосудистая опухоль необходимо слегка надавить на нее. Подтверждением догадки станет побледнение образования или полное исчезновение прежнего цвета.
- Опухоль не должна доставлять крохе дискомфорт, как и ее рост, увеличение которого вызвано стрессовыми ситуациями.
- Гемангиома у младенца имеет температуру, несколько отличающуюся от иных тканей.
- Бывают внешние и внутренние образования. Довольно часто дети появляются на свет с опухолями на лице. Проявляются они в носовой, лобовой части.
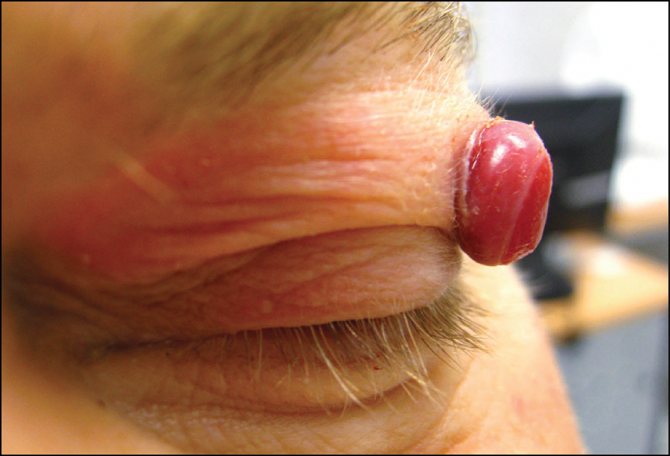
Опасность представляют образования, местом локализации которых является веко, ухо, слизистая рта, губа, ведь они не самым лучшим образом могут сказаться на их функционировании.
- Как правило, рост происходит в первый год жизни крохи, затем он приостанавливается. Уплотнение постепенно уменьшается в размерах до полного исчезновения.
- Гемангиома на голове и других участках кожи в 75% случаев проходит для детей бесследно. Примерно к 8-летнему возрасту о ней ничего не напоминает. Но есть и 25% случаев, в которых, к сожалению, без лечения не обойтись.
Разновидности гемангиом у младенцев
Эта опухоль у новорожденных может быть разных цветов и размеров. Вдобавок она имеет разное место локализации, зависит все от типа образования, степени поражения сосудистых русл и прорастания его в ткани. Гемангиомы у детей делят на следующие виды:
- Пещеристые либо кавернозные. Состоят такие опухоли из расширенных крупных сосудов. Они поражают подкожную жировую клетчатку и способны образовываться в костных и мягких тканях, а также на внутренних органах: селезенке, печени, почках и надпочечниках.
- Простые или капиллярные. Эти образования отличаются от других небольшими размерами и гладкой поверхностью, правда, иногда бывают бугристыми либо узловатыми. Чаще всего они встречаются в области глаз, лба и головы, затрагивают в основном только кожу. Такие пятна представляют собой сосудистые клубки из мелких капилляров.
- Комбинированные или смешанные. Подобные опухоли считаются самыми опасными. Они могут иметь симптомы капиллярного новообразования, но в действительности представляют собой сочетание простой и пещеристой гемангиом. Их главным отличием является то, что они поражают не только капилляры, кожные покровы и гиподерму, но и мышечные и нервные ткани.
Виды
В зависимости от структуры и локализации опухоли выделяют следующие виды гемангиом:
- Капиллярная – расположена на поверхности кожного покрова и состоит из мелких сосудов (капилляров). При надавливании она бледнеет, а затем вновь возвращается к своему первоначальному цвету.
- Кавернозная – образована расширенными полостями, которые заполнены венозной или артериальной кровью. Если новорожденный напрягается (во время плача, кашля), такая гемангиома увеличивается в размерах.
- Комбинированная – состоит из надкожной и подкожной частей.
- Смешанная – содержит не только сосудистую ткань, но и клетки других тканей: лимфоидной, жировой, соединительной или нервной.
Гемангиома носа, глаза, уха, гортани может приводить к нарушению функционирования соответствующего органа у грудничка. Неблагоприятный прогноз и у тех опухолей, которые расположены в зоне постоянного натирания одеждой. Это может привести к частому травмированию новообразования.
Места расположения гемангиомы
Как уже упоминалось ранее, во многих случаях подобные образования не угрожают жизни ребенка, если только не развиваются во внутренних органах, вызывая кровотечения. В основном такие опухоли локализуются на коже, портя внешний вид и создавая большой дискомфорт грудничку.
По статистике гемангиомы поражают:
- Внутренние органы — 1%;
- Лицо и голову — 80%;
- Ноги, руки, живот и шею — 5%;
- Веки — 2—3% всех случаев.
Гемангиома у грудничка на голове имеет одно довольно неприятное свойство — она способна распространяться и разрушать соседние ткани. Если удаление опухоли будет произведено неправильно, то существует большая вероятность возникновения шрама.
Симптомы и диагностика капиллярной гемангиомы
Любые неровности с характерным розовым либо красным оттенком на теле у новорождённого могут быть проявлением капиллярной гемангиомы.

Гемангиома у новорождённого ребёнка
Неонатолог при рождении сразу отметит вид образования и порекомендует наблюдать за ним в плане увеличения. Как правило, опухоль развивается до трёх лет, и полностью исчезает к пяти годам ребёнка. При обнаружении опухоли у взрослого человека стоит обратиться к дерматологу. Раздел медицины – дерматология – изучает заболевания кожных покровов, определяя принадлежность образования к онкологическому или дерматологическому типу.
Частое расположение новообразований – область шеи и головы. Как поведет себя доброкачественный рак, предсказать нельзя. Возможно быстрое увеличение образования до обширных размеров и, в большинстве случаев, полное исчезновение с кожных покровов. Особое внимание стоит уделить новообразованиям в области дыхательных путей и органов, а также глаз, так как стремительное разрастание может привести к проблемам со слухом, зрением и дыханием. При малейших проявлениях неясных высыпаний на коже следует срочно обратиться на консультацию к врачу.
В связи с выраженным внешним видом, при кожных образованиях диагностика проводится в первую очередь визуальным осмотром. При помощи нажатия на выступающее пятно возможно выделить изменение окраса, от яркого к бледному.
Врач перед постановкой диагноза, для выявления причин возникновения, проводит полный анамнез беременности женщины.
Если образований больше одного, проводят дополнительные исследования при помощи УЗИ, учитывая вероятность образований на внутренних органах. На УЗИ выявляют структуру гемангиомы и объём.
МРТ, рентгенография помогают определить новообразования внутренних органов с точностью их локализации и размера. Ангиография проводится при помощи введения вещества под контролем КТ для определения скорости и интенсивности распространения контраста в капиллярах образования.
Капиллярная гемангиома
Обнаружение внутренних новообразований становится прямым назначением к хирургическому вмешательству. Встречается разрыв капиллярной гемангиомы в избранных органах, что приводит к летальному исходу.
Провоцирующие факторы развития гемангиомы
Медики до сих пор не установили точные причины появления таких новообразований у новорожденных. Однако некоторые предположения все-таки имеются:
- Прием сильнодействующих медикаментов и перенесенные заболевания во время вынашивания малыша. Например, если беременная простыла на 3—6 неделе, то риск возникновения гемангиомы у грудничка возрастает, поскольку в этот период происходит развитие сердечно-сосудистой системы.
- Загрязненная окружающая обстановка плохо сказывается на младенце в процессе его зародышевого формирования. Такие условия приводят к увеличению опухолевидных клеток.
- Злоупотребление алкогольными напитками и курение при беременности тоже повышает риск возникновения новообразования у ребенка.
- Нарушение гормонального фона у будущей мамы или новорожденного способно также повлиять на образование сосудистой опухоли.
- Еще спровоцировать появление у ребенка гемангиомы может многоплодная беременность.
Помимо всего перечисленного, на возникновение такого родимого пятна может повлиять возраст будущей матери, особенно если он превышает 38 лет. Недоношенные дети с маленьким весом в несколько раз чаще подвержены возникновению опухоли, нежели здоровые малыши.
Гемангиома чаще всего становится заметной уже на 2 недели жизни ребенка, имеются случаи, когда болезнь развивается в течение первого года после рождения малыша.
Не просто дефект
Термин «гемангиома» происходит от греческого «haima» – «кровь» и «angeon» – «сосуд» и означает доброкачественную сосудистую опухоль. Выглядит это новообразование как ярко-красное или чуть синеватое пятно. Дефект этот, как правило, врождённый или появляется в первые недели жизни. Гемангиомы бывают разных размеров и могут располагаться как на лице, так и на теле ребёнка. Иногда таких пятнышек сразу несколько. Причины их возникновения до конца не ясны, но есть предположение, что к этому могут приводить простудные заболевания, которыми будущая мама переболела в первые два месяца беременности, когда идёт закладка сосудистой системы ребёнка.
Самый распространённый миф по поводу гемангиомы – это то, что она может переродиться в рак. На самом деле такие случаи крайне редки. Но и ждать, пока всё само собой рассосётся, как, кстати, советует второй миф, тоже не всегда стоит. Ведь, несмотря на то, что иногда гемангиомы действительно проходят самостоятельно, так бывает не всегда. И обычно на это уходит много лет (от полутора до десяти и больше). Самоустраняются новообразования, расположенные на закрытых одеждой участках тела. А пятна на лице, голове и шее, как правило, не исчезают. Растут гемангиомы вместе с ребёнком и особенно интенсивно – до полугода. Быстрее всего они увеличиваются в размерах у недоношенных малышей. Лучше как можно раньше показать младенца с таким новообразованием врачу. Ведь помимо косметического дефекта сосудистая опухоль грозит весьма неприятными вещами.
Статья по теме
Вырезать или оставить? 5 признаков того, что родинку лучше удалить
Если гемангиома расположена там, где её легко повредить, например постоянным трением об одежду, она может привести к развитию инфицированных язв. Другая потенциальная опасность – поражение близлежащих тканей. Так, если, например, гемангиома находится в области глаза, уха, носа или в полости рта, у малыша могут появиться нарушения зрения, слуха и даже затруднение дыхания. К тому же сосудистая опухоль может начать расти вширь, прорастая внутренние органы. А если гемангиома обширная, то не исключено и развитие тромбоцитопении – дефицита тромбоцитов в крови, из-за которой кровь начинает плохо сворачиваться.
Диагностические мероприятия
Прежде чем назначить эффективное лечение, придется сдать все необходимые анализы. Первым делом педиатр должен отдифференцировать сосудистое образование от остальных патологий, чтобы исключить ангиому или плоскоклеточный рак. Более того, эта опухоль иногда очень похожа на некоторые виды кист, невусов, пиогенную гранулему и пороки развития сосудов.
Врач может отправить на КТ или МРТ для определения протяженности разрушения кожи. В случае когда есть подозрения на злокачественное образование, используется биопсия. Для такого микроскопического исследования у малыша возьмут из пораженного места немного ткани. После постановки точного диагноза, последующая терапия назначается в зависимости от прогрессирования новообразования.
Как выглядит гемангиома
Капиллярная гемангиома также носит название земляничный невус или гемангиома ювенильная. При рождении она может выглядеть как маленькая красная точка или крошечное пятнышко, но уже через несколько недель образование начинает активно расти, слегка изменяя окраску, и становится довольно заметным. Нередко при тщательном рассмотрении гемангиомы можно увидеть на ней сосудистый рисунок, а от пятна могут отходить мелкие кровеносные сосуды, что придаёт образованию сходство с сосудистой звёздочкой. Поверхность капиллярной гемангиомы обычно гладкая, а само образование лишь слегка выступает над поверхностью кожи. При нажатии на него оно резко бледнеет, а при отсутствии давления снова приобретает окраску.
Сосудистые образования чаще всего появляются на коже лица и волосистой части головы, на шее, реже – на туловище и конечностях. По статистике возникновение гемангиом в два — три раза чаще отмечается у девочек, хотя найти причины такой закономерности до сих пор не удалось.
Одной из отличительных особенностей капиллярной гемангиомы является высокая вероятность её появления в течение первых девяти месяцев жизни ребёнка, даже если при рождении у малыша не отмечалось никаких сосудистых образований.
Почему возникает опухоль
Точные причины возникновения и развития капиллярной гемангиомы доподлинно неизвестны. Некоторые склонны связывать образование сосудистых опухолей с неблагоприятной экологической ситуацией, кто-то в числе возможных причин склонен называть вирусные заболевания матери в период вынашивания ребёнка и приём лекарственных препаратов, а в отдельных случаях винят в этом гормональный дисбаланс в организме малыша. Ещё одной причиной появления гемангиомы также считают склонность к такого рода образованиям, наследуемую по женской линии, что, вероятно, является логическим объяснением более частых случаев заболевания среди девочек. Однако ни одна из этих теорий не является на сто процентов точной, и природа гемангиом до сих пор не изучена до конца.

Капиллярные гемангиомы у детей проходят три стадии развития:
- Активный рост (с рождения до полугода).
- Замедление и прекращение роста (6–8 месяцев – 1-1,5 года).
- Инволюция, или рассасывание гемангиомы (до 5–7, иногда 12 лет).
В большинстве случаев опухоль такого типа затрагивает лишь поверхностные сосуды кожи, поэтому не причиняет дискомфорта и не представляет угрозы для здоровья ребёнка. Но иногда гемангиомы могут значительно разрастаться и травмироваться, и в этих случаях уже показано лечение.
Основные способы лечения гемангиомы
Малышам, которым еще не исполнилось месяца, опухоль не удаляют хирургическим путем. В период новорожденности врач смотрит, как будет себя вести сосудистая опухоль. Если она не растет и не меняет своего цвета, тогда за ней просто наблюдают, пока ребенок не пойдет в детский сад.
Когда сосудистое образование быстро увеличивается в размерах, нарушает работу органов либо угрожает жизни ребенка, требуется немедленное его удаление. Подобные операции проводят младенцам старше 3 месяцев.
Чтобы избавиться от гемангиомы прибегают к следующим способам лечения:
- Медикаментозному;
- Хирургическому;
- Консервативному.
Лечение опухоли оперативным путем
Во время операции образование иссекается полностью либо частично. Ее проводят при стремительном прогрессировании заболевания, при условии, что резекция не нанесет сильный косметический дефект.
К такому методу лечения прибегают, если сосудистая опухоль имеет огромные размеры. После хирургического вмешательства с другой части тела берут донорский кусок кожи, особенно когда гемангиома располагается на веке или в области головы. У младенцев такие операции проводят лишь в исключительных случаях, при этом параллельно выполняя переливание крови под местной или общей анестезией.
Медикаментозная терапия
В некоторых случаях для лечения гемангиомы используют гормональные препараты. Эти лекарственные средства помогают ускорить рассасывающие опухолевые процессы. Однако такая терапия не приносит достаточной эффективности, к тому же имеет много противопоказаний. Многие специалисты практикуют применение гормональных препаратов как дополнительное средство для удаления сосудистых опухолей, сочетая их со склеротерапией или лечением холодом.
Консервативные методы лечения гемангиом
Довольно часто удаляют подобные образования у младенцев с помощью замораживания. Криотерапия подходит, если их размер составляет не более 2,5 см. Во время этой процедуры на пятно накладывается снег из углекислоты. После такого лечения на пораженном участке возникает ямка, которая потом отекает, а вместо нее образуется волдырь. Спустя некоторое время, на месте водяного пузыря появляется сукровичная корочка, полностью отпадающая через 2—3 недели.
Лечение
Гемангиома века отличается от опухолей, локализованных в других местах, тем, что она чаще требует медицинского вмешательства. Сосудистые образования самостоятельно рассасываются у половины детей, достигших 5-летнего возраста. А вот патологию века приходится лечить, так как ее быстрый рост представляет опасность для зрения. Кроме того, опухоль мешает ребенку и часто подвергается травмированию.
Учитывая скорость роста гемангиомы и возможные риски, врач решает, достаточно ли терапевтических процедур или понадобится оперативное вмешательство. Без радикальных мер вряд ли обойтись, если новообразование достигло больших размеров и проникло глубоко в ткани.
В арсенале медиков – разные методы лечения гемангиомы века:
- медикаментозная терапия;
- перевязывание сосуда;
- электрокоагуляция;
- склерозирование;
- лазерная или лучевая терапия;
- криодеструкция;
- хирургическое вмешательство.
Положительный результат в лечении достигается за счет применения комплекса мер. Какие именно методики лучше использовать, в каждом конкретном случае решает врач.
Медикаментозная терапия
Прием лекарственных препаратов рекомендован при наличии у ребенка крупной гемангиомы века. Для ее лечения применяют глюкокортикостероиды, интерфероны, пропранолол, винкристин, который блокирует деление клеток и останавливает рост опухоли.
Перевязывание сосуда
Этот метод используется, когда гемангиома начинает интенсивно расти. Перевязка сосуда, который питает опухоль, позволяет прекратить поступление крови. Благодаря этому величина новообразования существенно уменьшается.
Электрокоагуляция
Суть метода в том, что область гемангиомы обкалывают током необходимой силы. Этот способ применяется как самостоятельное лечение или дополнительное при оперативном вмешательстве. Терапия длительная, но зато после нее не остаются рубцы.
Склерозирование
Чтобы уменьшить объем гемангиомы, само образование и поверхность вокруг обкалывают этиловым спиртом, раствором бетаметазона или хинина. Также практикуется введение в опухоль кортикостероидов. Процедура требует обезболивания, для этого предварительно колят анестетик.
Лечение лазером
Удаление опухоли лазером не имеет ограничений по возрасту. В зависимости от вида и размера опухоли варьируется количество необходимых процедур. После лечения не остается рубцов и корочек.
Криодеструкция
Процедура заключается в заморозке гемангиомы жидким азотом. Для лечения новообразования на веке ее применяют с осторожностью, так как после остаются небольшие рубцы. Плюс метода в том, что опухоль небольшого размера возможно убрать за один сеанс.
Хирургическое вмешательство
В мировой практике наблюдается тенденция отказа от операций по удалению гемангиомы. Связано это с опасностью применения анестезии у грудных детей, долгим периодом реабилитации и возможными рецидивами опухоли.
К оперативному вмешательству прибегают в крайних случаях, когда новообразование угрожает здоровью пациента. Удалять гемангиомы можно детям не младше полугода.
Лазерное удаление сосудистого образования
Такую терапию принято считать самым приемлемым способом лечения этого заболевания. Главная особенность лазера — удаление новообразования любой формы и на разной стадии его развития. К тому же эта процедура безболезненна и малотравматична. Лечебный процесс при необходимости можно разделить на несколько этапов. Пациент при этом проходит терапию в удобное для себя время.
Иногда хватает всего одной процедуры, чтобы полностью избавиться от гемангиомы. Когда во время удаления лазером доктор замечает признаки ремиссии, он может завершить лечение. Но такая терапия обладает своими недостатками, правда, по сравнению с остальными методами она считается наиболее щадящей. Вдобавок ко всему, после лазерного удаления не остается рубцов.
В период восстановления после иссечения сосудистой опухоли, пациенту придется принимать антибиотики, чтобы исключить воспаление. Еще во время реабилитации необходимо ухаживать за кожными покровами на поврежденном месте, обрабатывая их антисептическими средствами.
Гемангиома, кому нужна информация, читайте!!!!!!!!!!!!
Я как наверное и большинство мамочек столкнулась с этим, вот что я нашла
Методы лечения гемангиомы у новорожденных и детей
У двухнедельного Саши на нижней губе мама заметила небольшое красное пятнышко. Разволновалась: не опасно ли? Но педиатр, мельком, на бегу – участок большой, ко всем нужно успеть – взглянув на алую «кляксу», сказал, что ничего страшного нет, просто сосудики расширились в процессе родов, к году само пройдет. Мама и успокоилась. А вот коварное «пятнышко» – гемангиома – почти незаметно для глаз продолжало расти, распространяясь на слизистую оболочку рта, а оттуда в гортань…Через 4 месяца Саша начал задыхаться. Долгие недели, показавшиеся маме вечностью, хирурги боролись за жизнь мальчика. И победили! Но если бы Саша попал к специалистам сразу же, как только обнаружилось злосчастное «пятнышко» гемнгиомы, на то, чтобы удалить его, хватило бы и пяти минут.
ГЕМАНГИОМЫ КОЖИ
Гемангиомы кожи и слизистых оболочек составляют приблизительно половину от общего числа всех опухолей мягких тканей у детей. Это очень большая цифра! Коварство же гемангиом в том, что, несмотря на доброкачественность (они не дают метастазов и напрямую не угрожают жизни), эти врожденные сосудистые образования способны так быстро увеличиваться в размере, что опережают рост ребенка. Разрастаясь, гемангиомы разрушают окружающие ткани и наносят значительный косметический ущерб, поскольку любят открытые части тела, а в 8 случаях из 10 располагаются на лице и волосистой части головы. Если же гемангиома «облюбовала» веки, ушную раковину, слизистую оболочку полости рта – возникает опасность нарушения функций важных органов: зрения, слуха или дыхания. Поэтому новоиспеченные мамы и папы должны представлять, как выглядит гемангиома, а обнаружив ее у ребенка, не откладывать дело в долгий ящик, а сразу же показать малыша специалисту, который при необходимости удалит опухоль.
КАК ВЫГЛЯДИТ ГЕМАНГИОМА?
В 96,2% случаев у детей определяют простые (капиллярные) гемангиомы. Капиллярные гемангиомы состоят из множества поверхностно расположенных капилляров, которые выглядят как четыре или несколько красных точек, похожих на игольные уколы. За 3–4 месяца они в среднем достигают 3–4 см в диаметре, нередко распространяясь в глубь тканей, а вокруг иногда появляются новые красные точки, указывающие на быстрый рост гемангиомы. Характерный диагностический признак: если на гемангиому надавить пальцем, она бледнеет и становится меньше. Когда ребенок кричит или опускает голову, опухоль увеличивается и делается ярче. Прикосновение к ней безболезненно для малыша, а кожа под гемангиомой всегда теплее, чем окружающие ткани. Гораздо реже простых (лишь в 2% случаев) встречаются кавернозные, или пещеристые, гемангиомы. Они располагаются в подкожной клетчатке, мышцах, вызывая их утолщение, кожа над ними выглядит красной или же сохраняет свой обычный цвет. Без лечения гемангиома может стать источником кровотечения или инфекции. Если же помощь оказана вовремя, то осложнений не будет.
ЛЕЧЕНИЕ ГЕМАНГИОМ ХОЛОДОМ
Небольшие поверхностные капиллярные гемангиомы лучше всего поддаются местному воздействию холодом – так называемой локальной криодеструкции. Соприкасаясь со специальной пластиной, охлажденной жидким азотом до температуры минус 180 о С, ткань опухоли в считанные секунды замерзает, а ее клетки разрушаются. Кровотечения не возникает, и, что очень важно, ребенку практически не больно. Поэтому грудничкам криодеструкцию делают без анестезии в амбулаторных условиях. А вот детям постарше нужен общий наркоз: страх перед белыми халатами и опасно поблескивающими инструментами пересиливает в сознании ребенка родительские уговоры и обещания, что больно не будет. Анестезия помогает избежать негативной реакции, которая способна серьезно помешать операции. Если ребенку предстоит удаление гемангиомы, отбросьте переживания – повода для волнений нет. Правда, перед операцией придется побегать за справками: потребуются заключения кардиолога и педиатра из районной поликлиники, подтверждающие, что масочный наркоз ребенку не противопоказан, а также общий и биохимический анализы крови, мочи, кала на дизентерию, мазок из зева на дифтерию и рентгенограмма грудной клетки. Сама операция длится в среднем 5–10 минут. Чтобы заживление ранки прошло гладко, родители должны правильно за ней ухаживать. Через несколько часов в месте воздействия холодом появляется плоский пузырь, как после ожога, и образуется корочка. В первые 7–12 дней обрабатывайте подвергшийся криодеструкции участок каждые 3–4 часа кусочком ваты, смоченным 5-процентным раствором перманганата калия, приготовленным из расчета чайная ложка (без верха!) марганцовки на 100 мл воды, охлажденной до комнатной температуры. Храните раствор под плотно закрытой крышкой в темном месте. Учтите, что он достаточно концентрированный (это необходимо не только для дезинфекции, но и для того, чтобы сформировать прочную корочку), поэтому смазывайте только саму ранку, не задевая кожу вокруг нее! Когда образуется сухая корочка, ни в коем случае не срывайте ее раньше времени, так как под ней идет заживление. Ежедневно (приблизительно 2 недели) до отторжения корочки 6–8 раз смазывайте ранку облепиховым или вазелиновым маслом, любым питательным жирным кремом – можно детским, специальными средствами, которые назначит врач. Со временем корочка рассосется без следа.
ЛЕЧЕНИЕ ГЕМАНГИОМ ЛАЗЕРОМ
В комплексном лечении обширных кавернозных гемангиом применяют новейший метод так называемой пункционной деструкции (разрушения) с помощью лазера. Через прокол в коже к опухоли подводят специальный световод и воздействуют на нее лазерным излучением, за долю секунды разогревающим строго определенный участок ткани до нужной температуры. В результате белки коагулируют (сворачиваются), а жидкая часть клеток гемангиомы испаряется. Сосуды «заворачиваются» без кровотечения, на их месте развивается соединительная ткань, и объем опухоли значительно уменьшается: после такого лечения ее удается «убрать», не повредив внешности пациента. В особенно сложных ситуациях лазерное воздействие приходится сочетать с криодеструкцией, а иногда еще с лучевой и гормональной терапиями. Рентгенотерапию применяют при лечении больших плоских гемангиом, сосудистых опухолей в области глаза или мозговых оболочек, где невозможно использовать другие методы лечения. Если врач настаивает на необходимости лучевой терапии для грудного ребенка, не отказывайтесь с ходу, нарисовав в воображении возможные картины ее ужасающих последствий, – их не будет. Доза и время воздействия подобраны так, что излучение влияет только на опухоль, не затрагивая здоровые ткани. Оказывается, именно в грудном возрасте – от 3 до 8 месяцев – чувствительность клеток гемангиомы к ионизирующему излучению особенно высока, что и обеспечивает малышам почти стопроцентное излечение с полным восстановлением кожи. Кроме того, у детей до 6 месяцев с обширными гемангиомами хорошо зарекомендовала себя гормональная терапия кортикостероидами, после курса которых «ужавшуюся» опухоль обычно долечивают другими методами.
«ВИННЫЕ ПЯТНА» И ГЕМАНГИОМЫ
Родители и врачи, которым редко приходится иметь дело с гемангиомами, иногда ошибочно принимают их за так называемые «винные пятна» – розовые, красные или лиловые участки (яркий цвет им придают эритроциты, а темный – недоокисленный гемоглобин), представляющие собой сотни мельчайших расширенных сосудов, подходящих к поверхности кожи. В отличие от гемангиом такие пятна относительно безобидны и представляют собой не опухоль, а порок развития сосудов, они никогда не увеличиваются в размере, но иногда кровоточат и воспаляются. «Винные пятна» можно вывести с помощью лазера методом так называемого селективного фототермолиза. Правда, потребуется запастись терпением: за один раз методом ручного сканирования «точка за точкой» хирургам удается обработать не более 20 квадратных сантиметров кожи, а повторных сеансов приходится ждать 3–4 месяца, в течение которых облученные лазером ткани восстанавливаются. Но когда есть надежда на выздоровление, время летит незаметно!